Савельев В.С. (ред) 80 лекций по хирургии
Подождите немного. Документ загружается.

Спаечная болезнь брюшины
рационной подготовки, реабилитации в послеопераци-
онном периоде.
Заключая данный раздел, необходимо подчеркнуть,
что правильный диагноз может быть установлен на
основании тщательного анализа жалоб в сопоставлении
с данными пальпации и аускультации живота, дополнен-
ных вышеприведенными методами обследования. Это
позволит клиницистам выделить ведущее патогенети-
ческое звено в развитии болезни и определить тактику
дальнейшего лечения.
Хирургическое лечение
Хирургическая тактика при спаечной болезни долж-
на определяться, в первую очередь, характером кли-
нического симптомокомплекса. При острой спаечной
непроходимости кишечника вопрос об экстренном
хирургическом лечении в настоящее время решен одно-
значно. После разъединения всех спаечных сращений
мы, как и многие ведущие школы страны, считаем
наиболее целесообразным интубацию тонкой кишки
любым из методов.
В случае купирования приступа илеуса более оправ-
дана тактика, включающая полное обследование боль-
ного и хирургическую санацию в плановом порядке, не
дожидаясь декомпенсации органов желудочно-кишеч-
ного тракта и очередного эпизода ОСКН. При любой
форме спаечной болезни необходимо при поступлении
больного начать лечение с проведения консервативных
мероприятий, направленных на снятие болевого син-
дрома, восстановление функции кишечника, коррек-
цию водно-электролитного состава, кислотно-щелоч-
ного равновесия, одновременно проводя комплексное
обследование.
Показанием для планового хирургического лечения
являются все формы спаечной болезни, характеризую-
щиеся упорным течением,сказывающимся на трудоспо-
собности пациентов. Противопоказанием для плановой
операции являются:
• сопутствующие тяжелые соматические заболева-
ния с выраженным нарушением функции жизнен-
новажных органов;
• малый срок (до б месяцев) с момента последней
операции, из-за невозможности манипулировать в
брюшной полости при незавершенных процессах
рубцевания и воспаления;
• наличие активного гнойно-воспалительного про-
цесса передней брюшной стенки в виде лигатур-
ных свищей, абсцессов и инфильтратов.
Сдержанное отношение многих врачей к плановой
санации больных СББ обусловлено высоким процен-
том рецидива болезни. Оперативное вмешательство,
бесспорно, провоцирует возобновление, включение
основных механизмов спайкообразования— аксива-
цию дремлющей инфекции, возникновение обширных
десерозированных участков, развитие выраженного
стойкого послеоперационного пареза кишечника, обус-
ловленного травматичностью самого вмешательства на
фоне функциональной недостаточности и нарушенного
кровообращения кишечной трубки. Большинство из
применяемых методов профилактики рецидива болезни
не воздействуют на все факторы спайкообразования,
что, по всей видимости, и обусловливает неудовлетво-
рительные результаты.
Оперативное пособие условно можно разделить на
3 этапа:
1. Основной этап, направленный на устранение
спаечных сращений, завершающийся полной ревизией
органов брюшной полости.
2. Хирургическая коррекция или удаление изменен-
ного спаечным процессом органа или его части, а также
выполнение симультанных операций.
3. Интраоперационная профилактика рецидива
болезни.
ЭТАП I.
1. Иссечение послеоперационного рубца. Оно
проводится, как правило, одним блоком с целью уда-
ления старых инфицированных, инкапсулированных
лигатур, микроабсцессов, что в значительной степени
уменьшает угрозу активизации дремлющей инфекции.
2. Лапаротомия. Данный этап операции выполняет-
ся под обязательным контролем пневмоперитонеограм-
мы (в латеропозиции), что снижает риск повреждения
фиксированного к передней брюшной стенке органа.
3. Висцеролиз. Самый трудоемкий и кропотли-
вый этап, включающий бережное разъединение всех
спаечных сращений, преимущественно острым путем,
при необходимости с предварительной гидравличе-
ской препаровкой, избегая вскрытия просвета полого
органа. Параллельно производится поэтапная ревизия
брюшной полости.
ЭТАП II.
Данный этап предусматривает несколько вариантов
хирургической коррекции органов как самостоятельно-
го этапа, так и их сочетание.
1. Большой сальник. Значительную роль в воз-
никновении спаек играет большой сальник. Поэтому
на него в момент операции должно быть обращено
особое внимание. Деформированный, с рубцово-воспа-
лительными изменениями или сильно травмированный
большой сальник подлежит обязательной субтотальной
или тотальной резекции. Опыт показал, что с целью
461
Абдоминальная хирургия
профилактики вовлечения его культей в спаечный про-
цесс их необходимо перитонизировать погружением в
полость малого сальника по принципу Такита. При пов-
реждении отдельных прядей целесообразно провести
их резекцию по методу Н.Г. Гатауллина и Ш.Х. Ганцева с
последующей перитонизацией.
2. Резекция тонкой кишки. Показанием для
резекции сегмента служит обширный десерозиро-
ванный участок стенки кишки при невозможности его
ушивания в поперечном направлении; участок кишки
с дилатированными, склерозированными стенками,
мешковидными эктазиями при полном отсутствии
перистальтики даже на фоне интраоперационных
методов стимуляции. Оставление таких участков,
как правило, приводит в ближайшие сроки к разви-
тию стеноза или ранней кишечной непроходимости.
Наличие конгломерата из 2—3 петель хрящевидной
плотности, невозможность его разъединения также
могут служить показанием для резекции и наложения
межкишечного анастомоза.
3. Наложение межпетельных анастомозов.
Обходные межпетельные анастомозы могут быть нало-
жены в редких случаях, когда петли кишечника нахо-
дятся в плотных фиброзных сращениях между собой и с
брыжейкой, а настойчивые попытки их разделения гро-
зят неоднократным повреждением со вскрытием про-
света кишки. Чаще такие анастомозы могут быть выпол-
нены при острой спаечной непроходимости кишечника в
ранние сроки (в первые б месяцев после перенесенной
операции).
4. Энтеропликация. В практике нередки случаи,
когда в спаечный процесс оказывается вовлеченной
вся тонкая кишка. В результате освобождения кишки от
интимных сращений образуются обширные десерозиро-
ванные участки на всем ее протяжении, исключающие
какую-либо возможность выполнения перитонизации.
В подобной ситуации мы пользуемся методикой, разра-
ботанной в клинике, в основу которой положен принцип
операции Нобля и ряда ее модификаций (пристеночная,
чрезбрыжеечная, горизонтальная, вертикальная, пол-
ная и частичная энтеропликация). Общими и существен-
ными недостатками для всех используемых способов
энтеропликации являются:
• образование единого конгломерата петель тонкой
кишки с вовлечением в него всей брыжейки дела-
ет технически невозможным выполнение повтор-
ных реконструктивных операций;
• проведение чрезбрыжеечных швов при наличии
исходных изменений брыжеечного кровообраще-
ния и хронического мезаденита еще в большей
степени нарушает питание стенки тонкой кишки
и способствует активизации дремлющей инфек-
ции;
• фиксация петель к приводящему и отводящему
колену тонкой кишки резко нарушает ход перис-
тальтики и усиливает послеоперационный парез
кишечника.
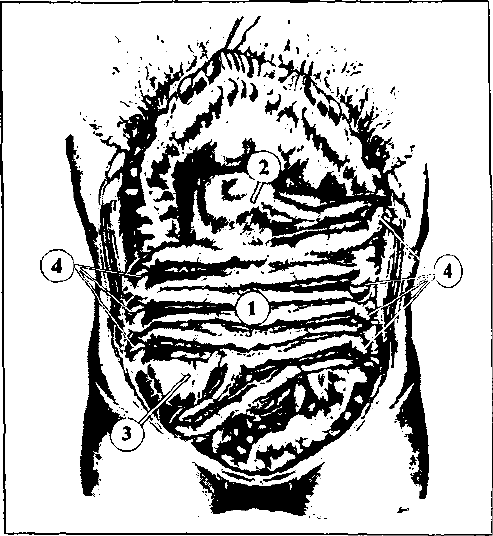
Наша методика выполнения энтеропликации
заключалась в нижеследующем (рис. 3).
Рис. 3. Схема операции энтеропликации, принятой в клинике:
1 — тонкая кишка; 2 — трейцева связка; 3 — нлеоцекальный
угол; 4 — места изгиба
После полного разделения спаечных сращений
тонкая кишка (1) от трейцевой связки (2) укладыва-
ется поперечными рядами в виде возвращающихся
колен от одного до другого боковых каналов. Первый
поворот от трейцевой связки ведет влево, чтобы
уменьшить дуоденоеюнальный изгиб, а последний —
слева направо к илеоцекальному углу (3). Уложенные
петли располагаются впереди восходящего и нисхо-
дящего отделов ободочной кишки. Без выраженного
натяжения фиксируются отдельными узловыми швами
в местах изгиба (4) к предварительно скарифициро-
ванной париетальной брюшине таким образом, чтобы
ширина колен составляла 3—4 см, что исключает
образование острых углов перегиба, затрудняющих
пассаж кишечного содержимого.
5. Коррекция толстой кишки. При функциональном
«мегаколоне», возникшем на почве брюшинных спаек
462
Спаечная болезнь брюшины
с развитием миогеннои дилатации и декомпенсации,
может быть рекомендован метод шовно-клеевой плика-
ции наиболее расширенных участков (с использованием
клея «Сульфакрилат») как органосохраняющий и позво-
ляющий у большинства больных восстановить функцию
сегмента. Способ удобен еще и тем, что одновременно
перитонизируются десерозированные участки.
В тех случаях, когда имеется дилатация больше в
продольном направлении, чем в поперечном, что чаще
происходит с сигмовидной кишкой, и пликация может
вызвать стенозирование просвета, производится резек-
ция сигмовидной кишки.
Важным моментом является коррекция функции
баугиневой заслонки, и она выполняется во всех
случаях II—III степени рефлюкса по методике
Витебского.
При удлиненной брыжейке толстой кишки целесо-
образно произвести пексию фланга, восстановив нор-
мальные анатомические взаимоотношения.
б. Симультанные операции. У больных СББ выпол-
нение симультанных операций является, как прави-
ло, заранее запланированным этапом, реже диктуется
операционной находкой и производится во избежание
повторных хирургических вмешательств (проксималь-
ная селективная ваготомия, холецистэктомия; дивер-
тикулэктомия, удаление кист яичников, фиброматозных
узлов, коррекция грыжи пищеводного отверстия диа-
фрагмы, аппендэктомия и др.).
ЭТАП III.
Профилактика рецидивов спаечной болезни скла-
дывается из мероприятий, выполняемых интраопераци-
онно после завершения первых двух этапов, переходя
в противорецидивную программу послеоперационного
периода.
1. Тщательный контроль гемостаза после выпол-
нения предыдущих основных этапов. Следует отметить,
что гемостаз необходимо проводить только лигатурны-
ми и клеевыми методами, исключая электрокоагуляцию
в брюшной полости и париетальной брюшины.
2. Перитонизация десерозированных участков.
Все десерозированные участки должны быть пери-
тонизированы в обязательном порядке. Однако, как
показали экспериментальные исследования, наложе-
ние серо-серозных и серозно-мышечных швов значи-
тельно ухудшает микроциркуляцию данной зоны, при-
водит к выпадению фибрина и нарушению фазы свое-
временного фибринолиза. Вот почему в большинстве
случаев мы используем перитонизацию медицинским
клеем «Сульфакрилат», обладающим антибактери-
альными и противовоспалительными свойствами;
кроме того, индуцируя после полимеризации на своей
поверхности отрицательный электрический заряд, он
не сорбирует на себе форменные элементы крови.
При более глубоких повреждениях слоев кишечной
стенки используется шовно-клеевой метод, при кото-
ром поверх лигатур также наносится клеевая пленка.
В этих случаях регенерация завершается под искусст-
венным струпом.
Перспективным направлением представляется
укрытие обширных десерозированных участков кишки
лоскутами аутогенной или аллогенной брюшины,
поверхность которых после специальной обработки
метиленовым синим и гепарином получает антиадге-
зивные свойства, препятствующие адсорбции фибрина
и форменных элементов крови.
3. Профилактика послеоперационного пареза
кишечника. Тяжесть послеоперационного пареза кишеч-
ника при СББ обусловлена, в первую очередь, длительно-
стью и травматичностью хирургического вмешательства,
а также исходным нарушением интрамурального крово-
обращения. Применение традиционных медикаментозных
методов у этих больных в расчете на какие-либо механиз-
мы «сверхкомпенсации» зачастую не приводят к жела-
емым результатам, тем более на фоне преобладающего
влияния симпатического отдела вегетативной нервной
системы в раннем послеоперационном периоде.
От своевременного восстановления моторной функ-
ции кишечника во многом зависят результаты хирурги-
ческого лечения. Поэтому традиционные методы необ-
ходимо дополнить комплексом мер, дающих хороший
клинический эффект. Так, стволовая десимпатизация
верхней брыжеечной артерии (ДВБА) способствует
появлению уже на операционном столе сегментирую-
щей перистальтики, продолжающейся весь ранний пос-
леоперационный период {рис. 4). Кроме того, ДВБА зна-
чительно улучшает микроциркуляцию кишечной стенки,
ускоряя репаративные процессы. У большинства боль-
ных самостоятельное отхождение газов наблюдается
уже к концу 2-х суток.
Невозможность выполнения этой операции связана,
как правило, с наличием выраженного мезаденита или
рассыпным типом магистрального сосуда. В подобных
случаях целесообразно выполнение селективной
десимпатизации артерий 1-го порядка, снабжающих
наиболее измененные и травмированные сегменты
тонкой кишки или разработанную в клинике химичес-
кую денервацию указанных сосудов с помощью вве-
дения в паравазальную клетчатку брыжейки раствора
медицинского клея «Сульфакрилат», вызывающего при
полимеризации обратимую нейродеструкцию (рис. 5).
Продленную перидуральную блокаду также можно
считать эффективным способом профилактики и лече-
463

Абдоминальная хирургия
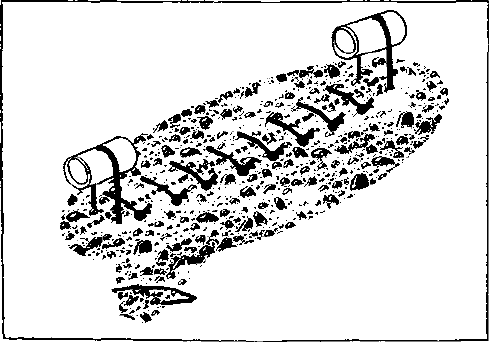
"Л
Рис. 4. Схема выполнения операции десимпатизацип верхней
брыжеечной артерии
ния послеоперационного пареза, хотя, на наш взгляд
оказывающим менее стабильное и выраженное дейг'
твие по сравнению с ДВБА. В литературе хорош
освещены методика и противопоказания для данног
метода.
Традиционную медикаментозную терапию целе-
сообразно проводить на фоне брыжеечных вазод
и
.
лататоров. Экспериментально показано, что допмин
в дозе 10—20 мкг/кг/мин улучшает интестинальный
кровоток, существенно не влияя на центральную
гемодинамику. Компламин в терапевтической дози-
ровке (25 мг/ кг) оказывает стойкий вазодилатиру-
ющий эффект на интрамуральные сосуды. Поэтому
включение этих препаратов в комплекс мероприятий
по профилактике пареза позволяет значительно улуч-
шить моторику кишечника.
Одним из способов борьбы с послеоперационным
парезом кишечника является его прямая электрости-
муляция. Нами с этой целью применяется сердечный
электрокардиостимулятор. В конце операции суб-
серозно при помощи иглы в пилорическом отделе
желудка по передней стенке устанавливается актив-
ный электрод. Аналогично в переднюю брюшную
стенку субсерозно имплантируется индифферентный
электрод. Провода от обоих электродов при помощи
хирургической иглы выводятся наружу через все
слои передней брюшной стенки в правой боковой
области и подключаются к электрокардиостимулято-
ру. Сеансы стимуляции повторяются 3—4 раза вдень
до появления устойчивой перистальтики. После чего
электроды извлекаются путем простого вытягивания
их за провода.
4. Средства, применяемые для препятствия
сближения серозных оболочек. Завершив манипуля-
ции в брюшной полости, приступают к системе меро-
приятий, занимающих ведущее место в профилакти-
ке рецидива болезни. При наличии незначительных
спаечных сращений, синдрома приросшего сальника,
относительно малой травматизации серозных поверх-
ностей хорошо зарекомендовал себя метод, описанный
Н.Г. Гатауллиным (1978). В брюшной полости оставля-
ется тонкая полихлорвиниловая трубка, через которую
после наложения швов вводится 125 мг гидрокортизо
на, разведенного в 125 мл 0,25% раствора новокаина.
Вслед за этим инсуфлируется до 1000 мл кислорода-
В последующие дни процедура повторяется с убыв
ем дозы кортикостероида.
Рис. 5. Схема химической ленеркании метнем верхней брыже-
ечной артерии
При длительной травматичной операции, ooyt
ленной обширностью спаечных сращений,
оС
°
0
'
особенно
париетальной брюшины, ввиду угрозы развития\
леоперационного пареза, хорошо себя зареко
464
Спаечная болезнь брюшины
вал метод «фартучной защиты», дающий наименьший
процент рецидива болезни (рис. 6). В конце операции,
перед зашиванием лапаротомной раны выкраивается
полиэтиленовая пленка толщиной 30—40 мк (ГОСТ
64-147-82, ОСТ 03-54-82), несущая и индуцирующая
на своей поверхности отрицательный электрический
заряд. Форменные элементы крови, фибриноген в
брюшной полости заряжены одноименно, и взаимное
отталкивание обеспечивает их «скатывание» по плен-
ке вместе с экссудатом через контрапертуру. ПленКа
устанавливается, расправляется рукой для придания
нужного положения, чтобы прикрыть все травмиро-
ванные участки, прилежащие друг к другу, а затем
фиксируется съемными швами через все слои брюшной
стенки на марлевых подкладках. Свободный суженный
и удлиненный конец пленки выводится через допол-
нительный разрез (контрапертуру) в отлогом месте
брюшной полости и остается в кармане подкожной
клетчатки. Экссудат собирается в емкость с помощью
вакуум-дренажа.
Из отдельного прокола вставляется микроирригатор
типа подключичного катетера, через который на 1, 2,
Рис. 6. Схема установки «фартучной защиты»
3-й сутки после операции вводится по 125 мг гидрокор-
тизона на 100 мл 0,25% раствора новокаина и 400 мл
раствора Рингера. После полного восстановления
моторной функции кишечника (обычно 2—5-е сутки)
производится удаление пленки. Контрапертура затя-
гивается провизорно наложенными ранее швами, затем
накладывается через микроирригатор пневмоперито-
неум по обычной методике (1000—1200 мл). Наличие
газового пузыря является логическим продолжением
принципа разобщения органов, т.к. процесс эпителиза-
ции не заканчивается полностью к моменту удаления
пленки, что было установлено контрольными эндос-
копическими исследованиями у больных. Выполнение
пневмоперитонеума на 4—5-й день на фоне восста-
новленной перистальтики не сопровождается резким
повышением внутрибрюшного давления, дыхательны-
ми нарушениями, и газовый пузырь преимущественно
локализован в мезогастрии.
5. Профилактика гнойно-воспалительных
осложнений со стороны брюшной полости и пере-
дней брюшной стенки. Наличие дремлющей рубцовой
лигатурной инфекции, мезаденита делают реальной
угрозу развития гнойно-воспалительных осложнений
в послеоперационном периоде, что может свести на
нет все старания хирурга. Хорошие результаты достиг-
нуты при использовании хирургического шовного
материала с пролонгированными антибактериальными
свойствами, что создает максимальную локальную
концентрацию антибиотика в наиболее опасной зоне
на сроки до 10—12 дней.
При выраженном подкожно-жировом слое необхо-
димо применять вакуум-дренирование подкожной клет-
чатки. Наличие мезаденита, а также вскрытие кишечно-
го просвета во время операции являются показанием
для назначения больным антибактериальных препа-
ратов широкого спектра парентерально, и добавления
антибиотика в применяемый раствор для внутрибрю-
шинного введения. Подобный подход к профилакти-
ке позволил снизить процент гнойно-воспалительных
осложнений у больных СББ в 10 раз, а при послеопера-
ционных вентральных грыжах — с 20,5 до 3%.
Послеоперационные
вентральные грыжи
и спаечная болезнь
Сочетание ПВГ со спаечной болезнью брюшины обус-
ловлено фактически общими этиологическими факто-
рами; у 83,1% больных, оперированных в клинике по
поводу вентральных грыж, был обнаружен спаечный
процесс в брюшной полости. Наличие спаечных сраще-
ний при ПВГ вообще влечет за собой характерные для
СББ клинические проявления, зачастую обуславливая
основные жалобы этих больных. Еще более усугубляет-
ся это положение постоянным травмированием органов
при перемещении их через грыжевой дефект в рубцовое
«вместилище», постоянно поддерживается хроническое
воспаление этих органов, нарушается режим комфорта
(температурный режим, контакт с обычной перитоне-
альной жидкостью, микроциркуляторные нарушения).
Нахождение в среде хронической инфекции поддержи-
вает и усугубляет явления энтерита, оментита, перивис-
465
Абдоминальная хирургия
церита и мезаденита, приводит в последующем к разви-
тию тяжелых осложнений. Имеется прямая зависимость
между сроками грыженосительства и выраженностью
спаечного процесса.
Таким образом, сочетание СББ и ПВГ является фак-
тором, отягощающим клиническое течение заболеваний
и значительно усложняющим лечение этой категории
больных. Это требует включения в объем предопера-
ционного обследования больных ПВГ дополнительного
комплекса мероприятий, который выполняется боль-
ным СББ.
Наличие грыжи уже само является показанием
к операции, и психологическая готовность больно-
го, надежда хирурга «разобраться в животе» во
время грыжесечения зачастую ведут к упрощенному
подходу предоперационного обследования больных
ПВГ и, как следствие, к неоправданному стремлению
уменьшить объем вмешательства на органах брюш-
ной полости вплоть до отказа от вскрытия грыжевого
мешка вообще. Это, в конечном итоге, приводит к
сохранению симптоматики болезни, уже при отсут-
ствии грыжи, и даже к развитию острой кишечной
непроходимости.
Для профилактики рецидива спаек применяются
те же мероприятия, что и при лечении СББ, однако
имеется существенное ограничение к введению кис-
лорода в брюшную полость с этой целью, т.к. сама
герниопластика и послеоперационный парез уже резко
повышают внутрибрюшное давление, а инсуффляция
газа в достаточном для разобщения органов количестве
может привести к развитию острой дыхательной недо-
статочности. Поэтому основными направлениями про-
филактики СББ во время герниопластики ПВГ следует
считать мероприятия, направленные на раннее восста-
новление перистальтики (медикаментозная стимуляция,
продленная перидуральная анестезия, денервация вер-
хней брыжеечной артерии, электростимуляция), методы
разобщения внутренних органов, не ведущих к повыше-
нию ВБД (установка пленчатых защит, лекарственный
гидроперитонеум, антиадгезивная обработка десеро-
зированных участков), использование приемов герни-
опластики, уменьшающих зону травматизации тканей,
обращенных в брюшную полость (способы послойной
пластики с раздельным ушиванием брюшины), профи-
лактику раневых осложнений, в том числе использова-
ние антибактериальных шовных материалов.
Применение подобного подхода позволило значи-
тельно снизить процент послеоперационных осложне-
ний и рецидива СББ и ПВГ. При изучении отдаленных
результатов хороший и удовлетворительный исходы
лечения получены в 84% случаев.
Возможности лапароскопиче-
ского лечения и профилактики
спаечной болезни брюшины
«Открытые» оперативные вмешательства, выполня-
емые в неотложном порядке, как правило, достаточно
травматичны, способствуют прогрессированию спаеч-
ного процесса в брюшной полости, что создает пред-
посылки к рецидивам спаечной кишечной непроходи-
мости, которые развиваются у 10—15% больных. Все
это, наряду с развитием эндоскопической аппаратуры и
совершенствованием техники лапароскопических вме-
шательств, заставило искать новые подходы к пробле-
ме, внедрять лапароскопию в неотложную диагностику
и хирургию острой спаечной кишечной непроходимос-
ти, а также и других форм спаечной болезни брюшины,
перевести это заболевание из разряда противопоказа-
ний в объект лапароскопического вмешательства.
В руководствах по эндоскопии и хирургии наличиев
анамнезе брюшнополостных операций и лапаротомных
рубцов на передней брюшной стенке считалось про-
тивопоказанием к проведению лапароскопии. Однако
накопленный опыт работы с больными, страдающими
спаечной болезнью, позволил в ведущих лечебных
учреждениях Уфы — клинике Башгосмедуниверситета
и больнице скорой медицинской помощи приступить
к отработке, а затем и клиническому применению
лапароскопических методик адгеолизиса и профи-
лактики СББ. На начальных этапах освоения лапаро-
скопии при наличии брюшинных спаек предлагались
методы, позволяющие избежать опасных осложнений,
как при наложении пневмоперитонеума, так и при
введении троакаров в брюшную полость. Один из
таких методов был предложен и впервые выполнен
доктором Н.М. Nasson (1977, 1978) и назван методом
«открытой лапароскопии». Внедрение в эндохирургию
более современных инструментов, в частности атрав-
матичных троакаров типа «Dufher», видеотроакаров
типа «Visiport», «Auto Suture» значительно уменьшило
возможность подобных осложнений. Таким образом,
идет постоянная работа над усовершенствованием
безопасности эндохирургического инструментария
и способов безопасной лапароскопии при спаечном
процессе, но проблема эта еще далека от полного
решения. Безусловно, одним из решающих факторов
в решении вопроса о целесообразности лапароскопии
является полное дооперационное обследование боль-
ного с применением пневмоперитонеографии, которая
отвечает на вопросы выбора места безопасного вве-
дения троакара, в частности, и о возможности при-
466
Спаечная болезнь брюшины
менения этого метода лечения вообще. Первый опыт
показывает широкие возможности и высокую эффек-
тивность эндохирургии, хорошую переносимость боль-
ными лапароскопического адгеолизиса, хорошие бли-
жайшие результаты такого лечения.
Лапароскопия при спаечной болезни брюшины
является сложной манипуляцией, но с усовершенство-
ванием лапароскопической аппаратуры, ростом опыта
количество противопоказаний к проведению этого вида
исследования и лечения в последнее время уменьшает-
ся. Появление новых хирургических малоинвазивных
технологий позволяет надеяться, что лапароскопиче-
ское лечение спаечной болезни станет операцией
выбора как патогенетически обоснованный метод.
Литература
1. Блинов Н.И. Спаечная болезнь, ее профилактика и лече-
ние. М.—Ленингр. отделение, 1968,166 с.
2. Гатауллин Н.Г. Послеоперационная спаечная болезнь брю-
шины. Уфа, 1978, 160 с.
3. Женчевский Р.А. Спаечная болезнь. М.: Медицина, 1989,
191 с.
4. Симонян К.С. Спаечная болезнь. А).: Медицина, 1966, 275 с.
5. Чухриенко Д.П., Белый И.С., Бондаренко В.А. Спаечная
болезнь. Киев, Здоровье, 1972, 214 с.
6.
Плечев В.В., Тимербулатов В.М., Латыпов Р.З. Спаечная
болезнь брюшины. Уфа, Издательство «Башкорто-
стан», 350 с.
467
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ОСЛОЖНЕННОЙ
ЯЗВЕННОЙ БОЛЕЗНИ
Ю.М. Панцырев, А.И. Михалев, Е.Д. Федоров, С.А. Чернякевич
Язвенная болезнь во всем мире является широко
распространенным заболеванием. Приводимые в спе-
циальной литературе конца XX века статистические
данные свидетельствуют о многих миллионах боль-
ных в экономически развитых странах, подчеркивая
тенденцию к росту заболеваемости этим недугом. По
мнению ведущих гастроэнтерологов мира, язвенная
болезнь представляет собой национальную проблему.
Так, социальная цена этого заболевания в США в год
более 1000 млн долларов; общие затраты на лечение
больных язвенной болезнью в такой маленькой стра-
не, как, например, Швеция, составляют 480 млн крон
(Jonsson, 1980).
Исторический обзор
Хирургия язвенной болезни прошла трудные, а порой
противоречивые этапы своего развития. Бывало и так,
что выдвигающиеся гипотезы о патогенезе заболеваний
желудка и рождавшиеся на их основе методы хирурги-
ческого лечения оказывались недостаточно обоснован-
ными. Истории лечения язвенной болезни посвящены
многие увлекательные страницы хирургии.
Первым периодом истории клинической хирургии
желудка следует считать последнее 20-летие XIX века:
именно этот период можно назвать годами блестя-
щих дерзаний хирургов разных стран, когда впервые
с успехом были выполнены почти все оперативные
вмешательства, ставшие затем основными в лечении
язвенной болезни. Небезынтересно подчеркнуть, что
техническая разработка почти каждой новой операции
касалась хирургического лечения больных с осложнен-
ной язвенной болезнью.
Вторым периодом истории хирургии язвенной
болезни явился длительный период клинической оцен-
ки отдаленных результатов предложенных способов
операций. Была признана несостоятельность ряда опе-
раций при этом заболевании: ушивание перфоративной
язвы, как единственный метод лечения этого осложне-
ния, не излечивал язвенную болезнь более чем у поло-
вины больных; после гастроэнтеростомии делались уже
тысячи операций при развившихся пептических язвах
анастомоза; не нашли широкого применения различ-
ные методики пилоропластики. Несостоятельность этих
операций с позиции патогенеза язвенной болезни стала
очевидной после ряда физиологических исследований
механизмов желудочной секреции, выполненных пре-
жде всего сотрудниками школы И.П. Павлова.
В 30-е годы XX столетия субтотальная резекция
желудка в лечении язвенной болезни начинает зани-
мать свое место (XXIV съезд российских хирургов).
А к 1950—1960 годам эта операция при осложненной
язве получила уже широкое распространение во всем
мире. Но этот период оценки оперативных вмеша-
тельств при язвенной болезни оказался очень длитель-
ным — коллективному опыту хирургов многих стран
потребовалось на это много десятилетий.
Не имея возможности в этой статье посвятить доста-
точное число страниц историческим моментам, обра-
тим внимание читателя к замечательной монографии
С.С. Юдина «Этюды желудочной хирургии», 1955 г.
В этой книге звучит как бы утверждение стабильности
сделанного хирургами выбора. Большой мастер желу-
дочной хирургии со свойственным ему юмором упоми-
нает в ней о только что появившейся на сцене «модной
звезде экрана» — операции ваготомии.
Современным периодом хирургического лечения
язвенной болезни можно считать наше настоящее
время. Это период, когда различные операции с вагото-
мией (органосохраняющие и резецирующие) постепен-
но получили широкое распространение во всех странах
мира. Считается, что наиболее обоснованная техника
двухсторонней стволовой ваготомии была предложена
L. Dragstedt в 1945 г. Он считал важным подчеркнуть,
что теоретическим обоснованием этого предложения
явились физиологические работы И.П. Павлова (пер-
сональные коммуникации с L. Dragstedt, США, 1970 г.).
Далее в течение 50—70-х годов XX столетия хирургам
всего мира нужно было доказать «состоятельность»
этих операций.
Именно в эти годы в хирургических клиниках нашего
института постепенно накапливались клинико-пато-
физиологические материалы, явившиеся в последую-
щем основой для утверждения нового направления в
хирургии язвенной болезни. Уже в 1974 г. на XXII Все-
союзном съезде хирургов в докладах B.C. Савельева,
468
Хирургическое лечение осложненной язвенной болезни
Ю.Е. Березовл, Ю.М. Панцырева был представлен мате-
риал в 1000 ваготомий, выполненных в трех клиниках.
Последующие работы, вышедшие из хирургических
клиник нашего института, на наш взгляд, представили
доказательства «состоятельности» операций с вагото-
мией при осложнениях язвенной болезни.
Так, на VI Всероссийском съезде хирургов (Воронеж,
1983 г.) в докладе из нашей клиники были показаны
преимущества временной остановки язвенного кро-
вотечения эндоскопическим методом с последующей
срочной органосохраняющей операцией с ваготомией.
На XV съезде хирургов Украинской ССР (Киев,
1984 г.) нами был представлен статистический матери-
ал 878 операций при осложненной язвенной болезни
с минимальной послеоперационной летальностью. Из
общего числа обследованных в отдаленные сроки после
неотложных операций отличные и хорошие результаты
отмечены у 92% больных.
На XVI съезде хирургов Украинской ССР (Киев,
1988 г.) был представлен доклад о методологичес-
ких принципах изучения вопроса о частоте рецидива
язвенной болезни после операций с ваготомией. По
литературным данным, это — 5—19%, по данным нашей
клиники, на тот период процент рецидива был равен
10,2%. Мы сформулировали положение, где прогнози-
рование рецидива язвенной болезни после операции
с ваготомией должно быть методически обосновано,
подчеркивая метод структурной организации медицин-
ской информации, разработанный академиком АН СССР
И.М. Гельфандом (Гельфанд И.М. с сотр., 1989).
Наконец, на VIII съезде хирургов России (Краснодар,
1995 г.) был представлен программный доклад нашей
клиники об опыте хирургического лечения дуоде-
нальной язвы. Резолюция съезда была однозначна —
в пользу органосохраняющихи резецирующих операций
с ваготомией при осложненной дуоденальной язве.
Итак, абдоминальный хирург, оперирующий больных
осложненной язвенной болезнью, должен быть хорошо
подготовлен по ряду практически важных вопросов.
1. Он должен быть в курсе самых современных
представлений о патогенезе язвенной болезни,
которые пересматриваются стечением времени.
2. Не хуже терапевта-гастроэнтеролога он обя-
зан разбираться в фармакотерапии этого забо-
левания. Успехи фармакотерапии в последние
годы огромны, появляются все новые поколе-
ния лекарственных препаратов, успешно изле-
чивающих язвенную болезнь (антисекреторные,
антихеликобактерные средства, прокинетики).
Полноценно организованное лечение «язвенни-
ка» (хотя нередко оно дорого) в большинстве
случаев может обеспечить не только предуп-
реждение таких осложнений, как перфорация
гастродуоденальных язв, язвенные кровотечения
или стеноз выходного отдела желудка, но также и
профилактику рецидива язвы после операции.
3. Диагностика осложнений язвенной болезни,
предоперационное и послеоперационное веде-
ние больного — содружественный труд бригады
врачей, состоящей из хирурга-гастроэнтеролога,
эндоскописта и врача интенсивной терапии. Это
хорошо может быть организовано в условиях
специализированных отделений.
4. Наконец, надлежит по-современному оценивать
ключевой момент хирургической тактики —
выбор способа операции. Осложнения язвенной
болезни являются тяжелыми, нередко жизне-
опасными страданиями, в особенности у пожилых
больных с сопутствующей патологией. Здесь уже
будет иметь значение не только патофизиологи-
ческое обоснование предстоящей операции, но
также ее сравнительная техническая простота и
переносимость больными.
Далее мы представляем читателю материалы клини-
ки по лечению осложненной язвенной болезни — теме,
которой коллектив клиники занимается более 30 лет.
Последние серии больных за 1990—2001 гг. могут ока-
заться более репрезентативными.
Перфоративные
гастродуоденалыные язвы
Частота заболевания
Тяжелое, угрожающее жизни осложнение — пер-
форация — продолжает занимать ведущие позиции в
структуре летальности при язвенной болезни двенад-
цатиперстной кишки. Количество операций на про-
тяжении последних десятилетий держится на уровне
7,5—13,0 на 100 000 человек, а летальность, снизив-
шаяся к 50-м годам прошлого века, уже многие годы
составляет от 5 до 17,9%. Современная статистика
последнего десятилетия подчеркивает рост этого гроз-
ного осложнения. Подобную картину отражает и наш
(31-я ГКБ г. Москвы) анализ за последние 12 лет, при
сравнении количества оперированных за 1990—1995 и
1996—2001 годы, что соответственно составило — 290
и 419 вмешательств (рост в 1,4 раза), при этом перфо-
рации язв стали встречаться гораздо чаще, чем стеноз,
приближаясь к частоте появления кровотечений. Как
469
правило, осложнение возникает в молодом и зрелом
возрасте. В нашем исследовании средний возраст боль-
ных составил 44,1 ± 8,2 года. У мужчин оно встречается
в 7 раз чаще, чем у женщин.
Классификация (Савельев B.C. и соавт., 1976):
Этиология: язвенные и гормональные.
По локализации: А — язва желудка: малой кривиз-
ны, передней стенки, задней стенки; Б — язва двенад-
цатиперстной кишки: передней стенки, задней стенки.
По течению: А — прободение в свободную брюш-
ную полость; Б — прободение прикрытое; В — пробо-
дение атипичное.
Патофизиологические
нарушения в организме
Перитонит присутствует при перфорации, являясь
одним из факторов, влияющих как на указанные наруше-
ния, так и на тактику хирургического лечения. Следует
отметить «особенности» перитонита при перфорации.
Как правило, до суток от момента перфорации в брюш-
ной полости имеется прозрачный или мутный экссудате
нитями и хлопьями фибрина, париетальная и висцераль-
ная брюшина ярко гиперемированы. Паралитическая
кишечная непроходимость в большинстве случаев
отсутствует. Степень бактериальной контаминации при
этом не превышает 10
3
—10
4
микробных тел в 1 мл
экссудата. Микробный пейзаж в большинстве случаев
представлен грамположительными кокками, лактоба-
циллами, грибами рода Candida. Следует отметить, что
в 30% случаев в эти сроки бактериальное обсеменение
отсутствует. Вышеизложенное позволяет выбрать ради-
кальный способ оперативного вмешательства.
В более поздние сроки от момента перфорации в
брюшной полости появляется гноевидный экссудат,
фиксированные наложения фибрина, паралитическая
кишечная непроходимость с увеличением бактериальной
контаминации. Тем самым в этот период следует избрать
минимально травматичный способ вмешательства, запла-
нировав один из видов санации брюшной полости.
Краткий исторический очерк
Первыми была сформулирована концепция кон-
сервативной тактики ведения такого рода больных
Wangestin (1935), Bedford-Turner (1945) и Taylor (1945),
которые использовали постоянную назогастральную
аспирацию. Сегодня очевидно, что этот метод несо-
вершенен и поэтому применяется вынужденно — при
агональном состоянии больного либо при отсутствии
возможности проведения хирургической операции.
Пионерами хирургического лечения являются
Mikulich-Radecki (1892) и Hausner (1892), ушившие
перфоративную язву. По сегодняшний день ушивание
является одним из наиболее часто используемых видов
вмешательств, отличающихся простотой технического
исполнения и малой травматичностью. Особенно при-
влекательно выполнение такой операции в лапароско-
пическом варианте (Nathanson и соавт., 1990). В нашей
клинике мы применяем лапароскопическое ушивание
перфоративной язвы с санацией брюшной полости с
1996 года (Панцырев Ю.М., Михалев А.И., Федоров Е.Д.,
Натрошвили И.Г., 2000).
Резекцию желудка при перфоративной язве первым
выполнил английский хирург Keetley в 1902 году, что,
по сути, явилось открытием радикальных способов
лечения. Наиболее яркими пропагандистами приме-
нения резекции желудка были С.С. Юдин в России
(1929) и Odelberg (1927) в Швеции. Но, избавляя боль-
ных от дальнейшего страдания язвенной болезнью,
резекция желудка приводила к появлению целого ряда
послеоперационных расстройств, что заставило разра-
батывать новые органощадящие, патофизиологически
обоснованные операции. Таковыми явились операции
с ваготомией, сочетающиеся с дренирующими желудок
вмешательствами или антрумэктомией. Мировой кол-
лективный опыт с начала 60-х годов прошлого столетия
показывает, что за последние 40 лет операция стволо-
вой ваготомии с пилоропластикой приводит к отлич-
ным непосредственным результатам (послеоперацион-
ная летальность 0—1%) при низких цифрах рецидива
язвенной болезни и незначительном числе послеопе-
рационных функциональных расстройств. Наша кли-
ника явилась пионером в стране (1969) по применению
данного варианта операции при перфоративной язве,
а уже к 1979 году наш опыт органосохраняющих опера-
ций с ваготомией при прободных гастродуоденальных
язвах составил 220 операций, произведенных по одно-
типным показаниям и с соблюдением детально отрабо-
танной техники. Появление малоинвазивных техноло-
гий не могло не отразиться и на проведении вышеизло-
женных вмешательств при перфоративной язве, хотя на
сегодняшний день число их не велико.
Учитывая патофизиологические особенности желу-
дочной язвы, радикальной операцией здесь остается
антрумэктомия с ваготомией или резекция в пределах
гемигастрэктомии.
Диагностика
Симптоматика — перфорация язвы развивается
остро, хотя у 20% больных удается выявить продро-
470
