Савельев В.С. (ред) 80 лекций по хирургии
Подождите немного. Документ загружается.

Основные принципы диагностики и лечения тяжелой сочетанной травмы
trol», подразумевая «управление повреждением». То
есть из необходимых мероприятий выполняются только
те, которые могут быть перенесены пострадавшим без
срыва перфузии жизненно важных органов. Поэтому у
этих пострадавших особо ценными являются быстрые
и неинвазивные исследования и такие же оперативные
вмешательства.
Помимо периодов травматической болезни следует
выделять этапы лечения, которые неизбежно проходит
пострадавший с тяжелой сочетанной травмой. К этим
этапам следует относить догоспитальный, реанима-
ционный, профильный клинический и реабилита-
ционный.
Для догоспитального и реанимационного этапов
характерны следующие проблемы:
1. Полиморфизм клинической картины вследствие
множественности повреждений и трудность определе-
ния ведущих жизнеопасных повреждений, требующих
оперативного лечения по экстренным показаниям.
2. Дефицит времени для проведения диагности-
ческого дооперационного обследования и подготовки
к операции, поскольку почти у 70% пострадавших с
сочетанной травмой основным патофизиологическим
нарушением является острая кровопотеря и шок, а у
15—20% — сдавление мозга.
3. Определение доминирующего повреждения, оче-
редности и объема оперативных вмешательств.
Догоспитальный этап самый короткий (как пра-
вило, около 1,5 часа), но он, наряду с реанимацион-
ным, определяет непосредственный исход сочетанной
травмы.
Смерть в ближайший посттравматический пери-
од происходит на месте происшествия до приезда
или в присутствии «скорой», но главным образом по
пути следования в стационар и сразу после прибытия
пострадавшего в стационар.
Большое значение для снижения летальности имеет
эффективность работы СМП на догоспитальном этапе.
Главное условие адекватного оказания помощи
на догоспитальном этапе— это использование
реаниматологов и специально оснащенных реа-
нимобилей. В настоящее время разработаны науч-
нообоснованные стандарты оказания медицинской
помощи на догоспитальном этапе при тяжелой трав-
ме. Восстановление проходимости дыхательных путей,
остановка наружного кровотечения, быстрое начало
инфузионной терапии, а также обезболивание, иммо-
билизация являются наиболее эффективными мерами,
обеспечивающими борьбу с самыми главными пато-
логическими процессами, запускающими механизмы
развития травматической болезни.
Реанимационный этап наряду с дог'' читаль-
ным определяет непосредственный исход сочетанной
травмы. Все пострадавшие с тяжелой сочетанной
травмой поступают в противошоковую операцион-
ную. Очень важной является упреждающая информа-
ция, которая поступает на госпитальный этап с места
происшествия и во время транспортировки. Это поз-
воляет подготовиться специалистам госпитального
этапа и минимизировать потери времени из наиболее
ценных минут «золотого часа». В предоперационной
пострадавший освобождается от одежды и уклады-
вается на рентгенопрозрачный щит, на котором он
находится до перевода в отделение хирургической
реанимации.
Противошоковая операционная должна быть осна-
щена операционными столами, наркозными аппара-
тами, средствами мониторинга и дефибриллятором,
стерильными наборами для выполнения оператив-
ных вмешательств любого профиля и объема, лапаро-
скопической стойкой, инфузионно-трансфузионными
средами и необходимыми медикаментозными препа-
ратами. В этой операционной должна быть предусмот-
рена возможность выполнения рентгенографии, УЗИ,
эхоэнцефалоскопии, эндоскопии. Втравмоцентрах
первого уровня рядом с противошоковой операцион-
ной должны быть спиральный компьютерный томог-
раф (СКТ) и ангиографическая установка. Все диаг-
ностические мероприятия выполняются в проти-
вошоковой операционной на фоне и не в ущерб
реанимационным.
Уровень респираторной поддержки пострадавших
с травматическим шоком зависит от степени наруше-
ния функции внешнего дыхания, но у пострадавших с
шоком-2 и с шоком-3, как правило, это интубация трахеи
и аппаратная вентиляция легких.
Важнейший компонент противошоковых меропри-
ятий — это адекватная инфузионная терапия, которая
должна выполняться по разработанному стандарту с
пошаговым учетом реакции гемодинамики пострадав-
шего на проводимоелечение. Смысл алгоритма заклю-
чается в том, что восстановление системной перфузии
желательно достичь минимальным вмешательством
в саморегулируемую деятельность сердечно-сосу-
дистой системы. Поэтому у большинства пострадав-
ших ИТТ начинается с солевых растворов. Только у
больных с исходно высоким ЦВД сразу приступают к
введению коллоидных растворов с целью предотвра-
щения развития отека легких и РДСВ. Дальнейшие
пошаговые действия зависят от реакции на прово-
димую терапию. Кратко это может быть изображено
следующей схемой (рис. 2).
511
Абдоминальная хирургия
Низкое артериальное давление в
сочетании с низким или нормальным
центральным венозным давлением
J3L
Низкое артериальное давление в сочетании с
высоким центральным венозным давлением
Быстрая (струйная) инфузия20—40% глюкозы 100—
200 мл и 500—1000 мл натрийсодержащих
кристаллоидов
Продолжить
инфузию натрий-
содержащих
кристаллоидов и
10% глюкозы
На фоне продолжающейся инфузии натрийсодержащих
кристаллоидов, 5—10% глюкозы со скоростью 500—1000 мл/час и
3% р-ра соды начать введение бета-адреномиметиков
Быстрая инфузия 500 мл
р-ра синтетического
высокомолекулярного
коллоида
I
Продолжить
медленную инфузию
кристаллоидных
растворов и 5—10%
глюкозы
Инотропная
поддержкабета-
адреномиметика-
ми (добутамин),
цитопротекторов
(неотон, мафусол,
реамберин)
Продолжить инотропную
поддержку, сохраняя прежний
темп инфузии кристаллоидов,
глюкозы, цитопротекторов
(мафусол реамберин)
Ввести глюкокортикоиды: преднизолон 300—
500 мг или гидрокортизон 500—1000 мг
т
Инфузия 500 мл р-ра синтетического
высокомолекулярного коллоида, трансфузия
препаратов донорской плазмы, альбумина
Показания к
гемотрансфузии
1
При гемоглобине менее
80 г/л, гематокрите <
30%, удельном весе <
1050
Продолжить введение кортикостероидных гормонов (преднизолон
300—500 мг, гидрокортизон 500—700 мг)
-О-
I
Начать введение альфа-адреномиметиков
(мезатон.норадреналин),продолжить
инфузию кристаллоидов и 5—10% глюкозы
ТрансфузияЗОО—900 мл
зритроцитарной массы Продолжить коррекцию метаболического ацидоза 3% р-ром
гидрокарбоната натрия (по данным КОС), повторные трансфузии
препаратов плазмы, альбумина
Эффект не достигнут
Достигнута стабилизация гемодинамики
Рис. 2. Алгоритм проведения илфузиопно-трансфузиониой терапии в остром периоде травматической болезни
Оперативные вмешательства, выполняемые в остром
периоде травматической болезни, принято разделять на
экстренные, срочные и отсроченные. Экстренные опера-
ции — это операции, обеспечивающие остановку профуз-
ных кровотечений и восстановление функции внешнего
дыхания. Они выполняются независимо от показателей
гемодинамики, поскольку являются основными звеньями
реанимационных мероприятий. Срочные операции — это
хирургические вмешательства, направленные на восста-
новление морфологической основы последующего фун-
кционирования основных систем жизнеобеспечения, но
выполнение которых вынужденно может быть отложено
до восстановления перфузии «ядра» организма.
Перечень основных оперативных
вмешательств, выполняемых в экстренном
и срочном порядке в остром периоде
травматической болезни
• Повреждения, требующие экстренной опе-
рации:
— ранения магистральных сосудов и поврежде-
ния паренхиматозных органов груди и живота,
сопровождающиеся продолжающимся крово-
течением в грудную и брюшную полость;
— повреждения легких, трахеи и бронхов, сопро-
вождающиеся непреодолимыми консерватив-
512
Основные принципы диагностики и лечения тяжелой сочетанной траппы
ными мероприятиями одно- или двухсторонним
пневмотораксом;
— повреждения сердца, сопровождающиеся там-
понадой перикарда;
— нарастающая эмфизема средостения;
— обтурация трахеи инородным телом, при невоз-
можности его эндоскопического удаления;
— компрессия головного мозга.
• Повреждения, требующие срочной операции:
— ранения органов средостения, не сопровожда-
ющиеся расстройствами дыхания и кровообра-
щения;
— ранения полых и паренхиматозных органов
брюшной полости, не сопровождающиеся угро-
жающим жизни кровотечением;
— обширные ранения и разрывы диафрагмы;
— разрывы грудной стенки, не сопровождающие-
ся неотложным состоянием;
— свернувшийся гемоторакс, не лизирующийся
тромболитическими препаратами;
— множественные переломы ребер и грудины,
сопровождающиеся нарушением функции вне-
шнего дыхания;
— повреждения позвоночника со сдавлением
спинного мозга;
— открытая черепно-мозговая травма с вдавлени-
ем осколков.
Профильный клинический этап (в среднем
27 суток). Контингент больных на этом этапе представ-
лен пострадавшими, которые пережили ранний пери-
од травмы и подлежат переводу из реанимационного
отделения в профильные госпитальные отделения. Если
доминирующим являются повреждения груди и живота,
то пострадавшие переводятся в отделение сочетанной
травмы. Из числа повреждений, требующих к этому
времени восстановительного лечения и первичной реа-
билитации, на первое место выходит травма опорно-
двигательного аппарата (ОДА). Пострадавших с травмой
органов брюшной полости и малого таза, головного
мозга, груди оперируют экстренно и срочно, и их непос-
редственный исход определяется на реанимационном
этапе.
Пострадавших с повреждением опорно-двигатель-
ного аппарата из реанимационных отделений переводят
в отделение травматологии, а при наличии сочетанных
повреждений — в отделение сочетанной травмы, в ко-
тором осуществляются профилактика и лечение ослож-
нений в постреанимационном периоде, а также ранняя
реабилитация с обучением пострадавших элементам
самообслуживания, передвижению на коляске, а затем
и ходьбе.
В отделение неотложной нейрохирургии из реа-
нимационного отделения переводят пострадавших с
ведущей травмой головного и спинного мозга, после
трепанаций по поводу внутричерепных гематом с пов-
реждением ОДА, требующим консервативного лечения,
или с переломами длинных костей, фиксированных
аппаратами наружной фиксации и погружными скрепи-
телями сразу после травмы.
Пострадавших, получивших травмы в состоянии пси-
хотического расстройства и требующих надзора, пере-
водим в психосоматическое отделение.
Реабилитационный этап наиболее продолжитель-
ный и составляет в среднем 6—8 мес, хотя у отдельных
больных может продолжаться несколько лет. Из всех
повреждений, которые изначально имеются у больных
с сочетанной травмой, реабилитации требуют пов-
реждения ОДА (84,6%), повреждения головного мозга
(14,5%) и повреждения спинного мозга (0,5%). Травма
груди и живота в связи с высокими функциональными
резервами внутренних органов в подавляющем боль-
шинстве случаев специальной реабилитации не требу-
ет. Поскольку большинство пострадавших находятся
на длительном постельном режиме, восстановительное
лечение проводим у большинства из них в стационар-
ных условиях.
Особую группу составляют больные с экстремаль-
ной травмой некоторых областей тела, перенесшие
длительную реанимацию, многочисленные гнойные
осложнения. Ранее они погибали в раннем периоде, но
сейчас, благодаря прогрессу реаниматологии, пережива-
ют острый период и в дальнейшем требуют многочислен-
ных реконструктивных операций, лечения хрониосепси-
са, обучения навыкам самообслуживания.
Необходимо подчеркнуть, что в последние годы уде-
ляется большое внимание не только физической,
но и психической реабилитации жертв несчастных
случаев и террористических актов (и иных насильс-
твенных действий), получивших тяжелые сочетанные
повреждения. Накопленный опыт показывает, что пси-
хопрофилактику кризисных состояний и психотерапию
у пострадавших необходимо начинать на ранних этапах,
продолжая ее довольно длительное время — только в
таком случае можно рассчитывать на положительный
эффект адаптации пострадавшего к новым условиям
жизни.
В заключение следует еще раз подчеркнуть, что
организация оказания полноценной медицинской помо-
щи при сочетанной травме имеет большое социальное и
государственное значение. Многие аспекты этой важ-
ной проблемы еще предстоит разработать. Необходимо
513
Абдоминальная хирургия
решение финансовых, организационных, кадровых воп-
росов, а также дальнейшее совершенствование методов
диагностики, лечения и реабилитации этого континген-
та пострадавших.
Литература
1. Ерюхин И.А., Шляпников С.А. Экстремальное состояние
организма. СПб.: Эскулап, 1997, 287 с.
2.. Оказание помощи при сочетанной травме (ред. А.С. Ер-
молов, М.М. Абакумов), Ярославль, 1997, 218 с.
3. Селезнев С.А., Черкасов В.А (ред). Сочетанная травма
травматическая болезнь. Пермь, 1999, 330 с.
4.
Травматическая болезнь и ее осложнения. Под ред. С.А С
лезнева, Ю.Б. Шапота, С.Ф. Вагненко, А.А. Курыгина. СПб-
Политехника. 2004, 415 с.
5.
Шок: теория, клиника, организация противошоковой теса
пии. Под ред. Г.С. Мазуркевича, С.Ф. Вагненко. СПб., 2004,539 с
6. Surgery. Basic Science and Clinical Evedence. (Ed. J. A. Norton)
Springer-Verlag, New-York, 2000, 2170 p.
7. Trauma. (Ed. D.V.Feliciano) Appleton. / Lange. Stamford, 19%
1280 p.
ел/.
ЛЕЧЕНИЕ ОГНЕСТРЕЛЬНЫХ
РАНЕНИЙ ЖИВОТА
Н.А. Ефименко
Частота огнестрельной травмы сохраняет тенденцию
к увеличению, как в локальных войнах и вооруженных
конфликтах, так и в практике гражданского здравоохра-
нения. В период проведения боевых действий доля
огнестрельных ранений живота составляет 4,7—
8,8%, а в группе умерших достигает 80%. Увеличение
огнестрельных ранений живота в структуре санитарных
потерь можно объяснить, наряду с совершенствованием
стрелкового оружия, сокращением сроков доставки ране-
ных в лечебные учреждения и возросшим уровнем анес-
тезиологического и реаниматологического обеспечения.
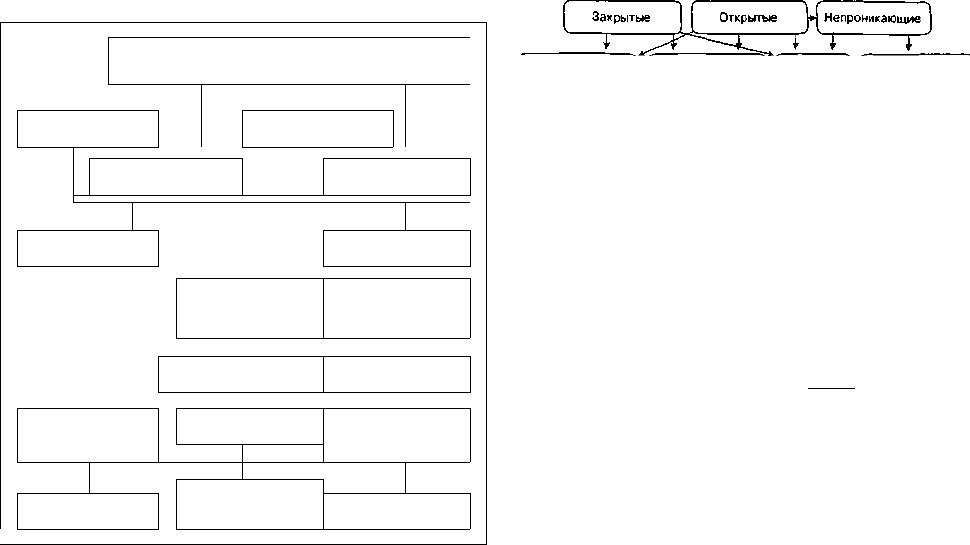
Классификация огнестрельных ранений живота
представлена на рисунке 1.
( Л
Огнестрельные ранения живота
1 )
1
1
Изолированные Множественные
*
Со^Сочетанные
1 1
Комбинированные
• •
-
Непроникающие
L
Проникающие
»
*
Безловреждения
внутренних
органов
С повреждением
внутренних
органов
/ 1
Внутри б рюшных
•
Забрюшинных
* /
1 1
Брыжейки,
сальника
Полых органов
1
Паренхиматозных
органов
Брыжейки,
сальника
1
Паренхиматозных
органов
*
1
г
-
*
Неполные
разрывы
у -
•
Гематомы
Неполные
разрывы
Полные разрывы
1
Рис. 1. Классификация огнестрельных ранений живота
Диагностика
Одним из сложных разделов экстренной хирургии
является своевременная диагностика повреждений
органов при огнестрельных ранениях живота. Тяжесть
их поражения нередко маскируется шоком, отсутствием
сознания. Поэтому патологические изменения в брюш-
ной полости можно выявить только с помощью комплекса
обследований (диагностического алгоритма), включаю-
щих как неинвазивные (ультразвуковое исследование,
полипозиционное рентгенологическое обследование
органов грудной клетки и брюшной полости), так и инва-
зивные (лапароцентез, лапароскопию) методы исследо-
вания (рис. 2).
Ранения живота
э
Клиника
массивного
кровотечения
или перитонита
Клиническая
картина
повреждения
внутренних
органов
сомнительная
УЗИ,
КТ,
Рентгено-
графия
Первичная
хирургическая
обработка,
консервативное
лечение
Лапаротомия При отсутствии
лапароскопии
или при противопоказаниях
к лапароскопии
При наличии
лапароскопии
Лапароцентез или пункция боковых каналов живота
Лапароскопия
Пункция
сухая
Сомнительная
пункция
Массивный
гемопери-
тонеум
Средний
и малый
гемопери-
гонеум
1 ~
Повреждений
нет
Динамическое
наблюдение
Лапаротомия
Эндовидеохирурги-
ческое пособие
Консервативное
лечение
Рис. 2. Диагностический алгоритм при ранениях органов живота
При ранениях живота выделяют три группы преоб-
ладающих синдромов: перитонита (при повреждении
полых органов), встречающегося в 15—18% случаях,
внутрибрюшной кровопотери (при ранении паренхи-
матозных органов, большого сальника, брыжейки тонкой
кишки) — в 50—55%, а также сочетания кровотечения и
развивающегося перитонита. Последний синдром воз-
никает обычно при одновременном повреждении полых и
паренхиматозных органов — в 30—35% наблюдений.
515
Абдоминальная хирургии
Обзорная рентгенография (при тяжелом состоя-
нии пострадавшего в латеропозиции) преследует обна-
ружение свободного газа в брюшной полости и косвен-
ных признаков наличия в ней жидкости. К косвенным
признакам наличия свободной жидкости в брюшной
полости относят: высокое положение и ограничение
подвижности купола диафрагмы; реактивный выпот в
плевральной полости; дисковидные ателектазы в ниж-
них отделах легких; «потерю» нормальной толщины
мышц и неровность линий предбрюшинного жира; уве-
личение расстояния между боковой стенкой брюшной
полости и восходящей ободочной кишкой; прогресси-
рующее вздутие кишечных петель и «всплытие» их на
поверхность; расширение межпетлевых промежутков
(картина звездчатых тканей в центральных областях и
лентовидных— в проекции боковых каналов). Кроме
того, в области поврежденного полого органа обнару-
живается вздутие какой-либо одной петли тонкой кишки
(симптом «дежурной петли»), а скопление отдельных
пузырьков газа встречается при разрывах забрюшинно
расположенных органов (двенадцатиперстная кишка,
восходящая и нисходящая ободочная). Обнаружение
инородных тел внутри брюшной полости облегчает пос-
тановку диагноза и воссоздание хода раневого канала.
При ранениях живота применяют специальные
методы рентгенологического исследования. К их числу
относится контрастная ангиография, которая инфор-
мативна при повреждениях печени, почек, селезенки,
поджелудочной железы и двенадцатиперстной кишки.
Артериографическим подтверждением нарушения це-
лостности внутренних органов и магистральных сосу-
дов живота служит экстравазация контрастирующего
вещества в местах гематом либо выявление артериове-
нозного шунтирования сразу после его введения.
Другую специальную рентгенологическую мето-
дику — контрастирование раневого канала (вуль-
нерографию) — применяют для идентификации про-
никающего характера ранения. Через катетер в раневой
канал вводят до 10 мл водорастворимого контрастиру-
ющего вещества и производят рентггенографию в двух
основных проекциях. Растекание рентгеноконтрастного
вещества в полости брюшины свидетельствует о прони-
кающем характере ранения, а скопление в подкожной
клетчатке, мышечной ткани — о целости париетальной
брюшины.
Высокоинформативным неинвазивным методом
диагностики является ультразвуковое исследова-
ние. Сокращая время обследования пострадавших,
обеспечивая возможность динамического наблюдения,
метод позволяет обнаружить наличие свободной жид-
кости до 200,0 мл с точностью 94—95%, от 200,0 до
500,0 мл — 98—99%. По изменению размеров и конфи-
гурации (неровности контуров и деформации), наруше-
ниям однородности структуры, отсутствию характерной
УЗИ-картины в этой области, наличию ан- или гипоэхо-
генных образований, характерных для подкапсульных
гематом, зон повышенной эхогенности можно судить
о характере повреждений паренхиматозных органов.
УЗИ-диагностика внутрибрюшного кровотечения осно-
вана на симптоме «разобщения» париетального и вис-
церального листков брюшины в латеральных каналах
брюшной полости, где наиболее часто скапливается
свободная жидкость. Наиболее достоверна УЗИ-карти-
на трех анатомических областей: правого подпеченоч-
ного пространства, правой подвздошной ямки, полости
малого таза. Определение во всех трех зонах свободной
жидкости свидетельствует о том, что ее объем состав-
ляет не менее 250 мл.
Ценность метода заключается в том, что с его помо-
щью удается визуализировать те повреждения орга-
нов, которые еще не привели к возникновению внут-
рибрюшного кровотечения. Речь идет о диагностике
подкапсульных и внутрипаренхиматозных гематом.
Внутрипаренхиматозные гематомы чаще всего опреде-
ляются в виде звездчатого или овоидного эхонегатив-
ного образования с нечеткими, неровными контурами.
Подкапсульные гематомы печени и селезенки на эхо-
граммах определяются как линейные или серповидные
образования.
В то же время и этот метод не лишен недостатков
(во всяком случае — на современном уровне развития
техники). Он малоинформативен в диагностике ранений
полых органов. Выраженное вздутие кишечника или
наличие эмфиземы мягких тканей экранирует прак-
тически всю картину со стороны брюшной полости и
делает УЗИ недостаточно эффективным.
Рентгеновская компьютерная томография являет-
ся наиболее информативным методом, однако ее приме-
нение бывает ограничено сложностью, длительностью
и дороговизной исследования, наличием ряда противо-
показаний (нестабильная гемодинамика). Тем не менее
у раненых в компенсированном состоянии применение
этого метода оправданно. Он позволяет получить цен-
ную диагностическую информацию во всех случаях
использования: либо устанавливается факт поврежде-
ния внутреннего (чаще паренхиматозного) органа, либо
выявляется другая патология (например, забрюшинная
гематома).
Диффузные изменения печени и селезенки при
КТ выражаются равномерным увеличением органов,
округлостью контуров, неоднородностью их структуры,
незначительным снижением их плотности. Подкапсульно
516

Лечение огнестрельных ранений живота
расположенные гематомы характеризуются наличи-
ем в периферических отделах органа серповидных
или линзовидных зон с четкими ровными контурами,
чаще однородной структуры. Для центральных гема-
том характерно наличие множественных зон округлой
формы с нечеткими неровными контурами, повышенной
плотностью патологического образования в органе.
Лапароцентез, выполняемый по методике Н.К. Голо-
бородько, является простым, быстрым и щадящим методом
диагностики с достоверностью обнаружения патологичес-
кого содержимого в брюшной полости 90—91%.
Для определения возможного поступления крови
из забрюшинного пространства используют методику
сравнительного определения гематокрита в кровя-
нистом содержимом брюшной полости и на пери-
ферии, основанную на том, что при забрюшинных
гематомах в брюшную полость в основном поступает
плазма, а форменные элементы крови задерживаются
взабрюшинной клетчатке. Обнаружение в промывных
водах из брюшной полости числа эритроцитов менее
100 х 10
6
/мл служит показанием к консервативному
лечению, при результатах лаважа с числом эритро-
цитов в диапазоне от 100 х 10
6
/мл до 750 х 10
6
/мл
прибегают к видеолапароскопии, а число эритроци-
тов при лаваже, превышающее 750 х 10
6
/мл, требует
выполнения неотложной лапаротомии.
Обнаружение продолжающегося внутрибрюшного
кровотечения основывается на положительной пробе
Рувилуа—Грегуара. Время, затраченное на это инс-
трументальное исследование, составляет в среднем
5—10 минут. Однако отрицательные результаты одно-
кратного исследования, выполненного в ближайший час
после ранения, не дают основания полностью исключить
возможность двухмоментного разрыва паренхиматоз-
ных, а также забрюшинно расположенных полых орга-
нов, в том числе и при промывании брюшной полости.
Ложноположительные результаты бывают обусловлены
поздним выполнением (через 3 часа после ранения)
лапароцентеза, когда кровь (при огнестрельных пере-
ломах костей таза) из забрюшинной гематомы начи-
нает просачиваться через брюшину в полость живота.
Ложноотрицательные результаты бывают получены при
повреждении забрюшинно расположенных полых орга-
нов живота.
Эндовидеоскопические методы исследования
как принципиально новое направление в диагности-
ке ранений живота настолько «очаровали» хирургов
своей кажущейся простотой и почти 100% информатив-
ностью (разрешающая способность метода составляет
98—99%), что они стали повсеместно вытеснять все
другие. Наряду с этим видеолапароскопия может быть
использована не только как диагностический метод, но
в некоторых случаях как лечебный.
Ургентная видеолапароскопия при ранениях орга-
нов живота позволяет: 1) в кратчайшие сроки диагнос-
тировать повреждения; 2) сократить время предопера-
ционного обследования; 3) избежать диагностических
лапаротомии; 4) избрать правильную лечебную тактику;
5) выбрать адекватный конкретной ситуации способ
лечения и оптимальный доступ; б) в 6,5—17% случаев
решить вопрос о возможности завершения диагности-
ческого вмешательства лечебной видеолапароскопией.
Время проведения диагностической видеолапаро-
скопии составляет в среднем 27—30 минут.
Хирургическая тактика
Современная хирургия ранений органов живота тре-
бует в первую очередь изучения вопросов временного
и окончательного гемостаза.
Способы временного и окончательного гемостаза и
частота их использования при огнестрельных ранениях
и травмах органов живота представлены в таблице 1.
Таблица 1. Частота использования временных
и окончательных методов гемостаза на
паренхиматозных органах живота
Способы гемостаза
Частота при-»
менения,%
Сдавление печеночной ткани руками
37,8
Сдавленне селезеночной ткани руками
45,5
Сдавление печеночной ткани зажимом
26.7
Методика «забытых» тампонов но I. Shelle
6,7
Сдавленне печени кетгутовой сеткой
8.9
Исключение воротных и навальных сосу-
дистых структур из системы печеночного
кровотока
75,6
Временный портокавальный шунт
20
Шов печени
44,4
Шов селезенки
36,4
Физические методы окончательного гемо-
стаза
36,9
Фармакологические методы окончательно-
го гемостаза
69.8
Гепатопексня по Кнари—Алферову или
Шапкину
11,1
Эффективным средством гемостаза является мето-
дика «окутывания» печени или селезенки кетгуто-
вой сеткой или сеткой из полиглактина 910 (Vicryl).
Операция выполняется быстро, при этом максимально
сохраняется функционирующая часть паренхимы орга-
517
Абдоминально* хирургия
на, исключается развитие вторичного послеоперацион-
ного кровотечения, функция органа восстанавливается
в течение 1—3 суток с момента операции. Применение
рассасывающейся сетки позволяет сохранить орган у
многих пострадавших, при этом отмечена эффектив-
ность, безопасность метода при использовании его при
обширных глубоких повреждениях селезенки, в том
числе в области ворот.
Значительно реже используют методику «забы-
тых» тампонов, разработанную I. SheLLe и заключаю-
щуюся в плотном окутывании поврежденной печени
несколькими слоями марлевых салфеток. Рану пере-
дней брюшной стенки зашивают по типу лапаростомии.
Салфетки удаляют на 5—7-е сутки после образования
вокруг раны печени плотных фибринозных сращений.
Исключение воротных и кавальных сосудистых
структур из системы печеночного кровотока исполь-
зуют также для остановки кровотечения. Среди них
временное пережатие печеночно-двенадцатиперстной
связки (ПДС) является эффективным приемом борь-
бы с профузным кровотечением при травмах пече-
ни. Пережатие ПДС осуществляют иногда с полным
выключением печени из кровотока (пережатие над- и
подпеченочного отделов нижней полой вены). Однако
длительные окклюзии связки всегда в той или иной
мере повреждают печень и несут в себе угрозу разви-
тия печеночной недостаточности. С целью уменьшения
негативных последствий ПДС следует придерживаться
следующих требований: 1) осуществлять пережатие
ПДС не более 30 минут с 5 минутным восстановлением
кровотока в печени через 15 минут окклюзии, а при
полном выключении — не более 10 минут; 2) перели-
вание в момент устранения окклюзии ПДС перфторана
(20 мл/кг массы) снижает выраженность повреждения
ткани печени. В случаях отсутствия последнего может
быть использована комбинация препаратов из изото-
нического раствора хлорида натрия (30 мл/кг) и рео-
полиглюкина (15 мл/кг); 3) осуществлять медленное
восстановление кровотока после ПДС.
Существенным недостатком этого способа является
быстрое скопление крови в бассейне воротной вены
на фоне исходного дефицита объема циркулирующей
крови (ОЦК). Клинически это выражается падением АД,
тахикардией и остановкой сердечной деятельности.
С целью предотвращения депонирования крови в
бассейне воротной вены при прекращении афферентного
кровотока печени используют временный портокаваль-
ный шунт А.Е. Борисова: берут систему для забора крови
и иглой пунктируют любую крупную ветвь воротной вены
(чаще всего правую желудочно-сальниковую вену). После
заполнения кровью системы иглу на противоположном
конце системы вводят в нижнюю диафрагмальную либо
внутреннюю подвздошную вену. После окончательного
гемостаза печени и минования надобности в шунте пос-
ледний удаляют и вены перевязывают. Преимущество
данного способа заключается в быстроте, простоте испол-
нения и хорошей эффективности.
В настоящее время имеется значительное число раз-
личных механических и физических методов (аппара-
тов), позволяющих достичь полной остановки паренхи-
матозного крово- и желчеистечения с поверхности пов-
режденной печени. Своим развитием хирургия печени
обязана исследованиям М.М. Кузнецова и Ю.Р. Ленского
(1894), которые предложили швы для ушивания ран
печени.
В настоящее время предложено большое количест-
во разнообразных швов печени: от простого узловато-
го до сложных швов с применением различных алло- и
аутоматериалов, препятствующих прорезыванию швов.
Основные требования к шву печени — хороший гемо- и
желчестаз, а также минимальное нарушение крово-
снабжения паренхимы печени в сопредельных облас-
тях.
Наиболее приемлемыми для выполнения этих задач
являются узловые и блоковидные швы Замошина и шов
через пластинки ткани или фасции, брюшину. После
«резекции-обработки» ран печени применяют также
шов с использованием в качестве шовного материала
полосок аутокожи.
Большинство из физических методов применяют для
хирургических вмешательств с использованием как тра-
диционных, так и миниинвазивных подходов.
В нашей стране для этих целей наиболее часто
используются моно- или биполярная электрокоагуля-
ция, электрокоагуляция, усиленная аргоном (аргоно-
вый коагулятор), плазменные потоки, излучения лазера
(чаще всего гранатового — Nd: YAG), спрэй-коагуляция.
Из этих методов наибольшим гемостатическим эффек-
том обладает излучение Nd: YAG лазера (длина волны
излучения 1,06 мкм), а также плазменные потоки (арго-
новая плазма).
Для окончательного гемостаза используют также
фармакологические средства. Из всех фармакологи-
ческих средств, используемых с этой целью, наиболее
эффективными являются фибриновый клей («Тиссукол»,
Австрия) и комбинация фибринового клея с коллагено-
вой волокнистой пластиной («ТахоКомб», Норвегия).
Если при повреждении печени IV ст. не удается уст-
ранить дефект паренхимы, прибегают к гепатопексии —
подшиванию свободного края печени к пристеночной
брюшине по Киари—Алферову (верхняя гепатопексия)
или выполняют заднюю гепатопексию по Шапкину.
518
Лечение огнестрельных ранений жипота
Среди методов окончательного гемостаза использу-
ют с успехом также тампонаду раны селезенки саль-
ником на ножке. Такую же методику используют и при
повреждениях печени.
Показаниями к тампонаде раны печени или селезен-
ки сальником на «ножке» являются: 1) невозможность
захвата дна раны при ее ушивании и отсутствии сильно-
го кровотечения, 2) дефект в ткани печени после иссе-
чения сегмента, субсегмента, когда стянуть края раны
путем гепатизации не представлялось возможным из-за
опасности натяжения и прорезывания швов, а также
развития ишемии сопредельных участков; 3) централь-
ные разрывы с формированием полости, которая через
узкий канал сообщалась с брюшной полостью. После
обработки такой раны ушивание полости невозможно
и опасно, поэтому тампонада ее сальником позволяет
закончить операцию без стягивания «стенок» полости.
Ранения печени
Хирургическая тактика при повреждениях печени
в первую очередь зависит от тяжести ранения орга-
на. Мы используем четырехстепенную классификацию
тяжести повреждений печени: I степень— гематомы,
разрывы глубиной до 3 см, встречаются в 45% слу-
чаев, II степень — центральные разрывы более 3 см
глубиной— в 36%, III степень— размозжение доли
или множественные разрывы обеих долей — в 14%,
IV степень— размозжение паренхимы и повреждение
печеночных вен и/или воротной вены — в 5% случаев.
В зависимости от характера и тяжести поврежде-
ний печени выполняются как «традиционные» так и
эндоваскулярные вмешательства, а также операции с
использованием видеолапароскопической техники, час-
тота использования которых составляет соответственно
75,6,
4,4 и 20%.
При «традиционных» операциях и внутрипеченоч-
ных разрывах с образованием полости производится
ее вскрытие, ревизия раны с обязательной перевязкой
кровоточащих сосудов, тампонада сальником на ножке
и ушивание. При глубоких ранах печени обычно необ-
ходим доступ к ее дну, который выполняют путем разъ-
единения паренхимы по малососудистым участкам по
ходу внутриорганных фиссур с последующей перевяз-
кой сосудов и желчных ходов. Поскольку раны имеют
форму желоба, то прибегают к сближению их краев
атравматическими швами поверх уложенной на ее дно
дренажной трубки.
При III ст. тяжести, как правило, выполняют резек-
ции печени (атипичные сегмент- или лобэктомии), а для
достижения гемостаза используют физические методы
или производят герметизацию раневой поверхности с
помощью «ТахоКомба» или «Тиссукола».
При IV ст. удаляют нежизнеспособные участки пече-
ни и производят, в зависимости от локализации раны,
верхнюю (по Киари) или нижнюю (по Шапкину B.C.) гепа-
топексии после укрытия раны пластинкой «ТахоКомб».
При неэффективности гемостаза печень плотно укуты-
вают кетгутовой сетью или гемостаз достигают за счет
использования методики оставления «забытых» там-
понов. Кроме того, всем пострадавшим обеспечивают
адекватное дренирование области повреждения путем
активной аспирации.
Операции с использованием видеолапароскопичес-
кой техники возможны у пострадавших без выполнения
конверсии при гемоперитонеуме до 1000 мл без призна-
ков продолжающегося внутрибрюшного кровотечения
и повреждениях печени
I—II
ст. тяжести. Среди них
выполняют герметизацию ран пластинкой «ТахоКомб»,
лазерную или ультразвуковую коагуляцию.
С использованием видеолапароскопической техники
выполняют также ушивание с герметизацией линии
швов пластинкой «ТахоКомб» и производят пункцию и
эвакуацию крови из подкапсульной гематомы.
В последние годы в связи с развитием эндовас-
кулярной хирургии для гемостаза с успехом приме-
няют методику рентгеноэндоваскулярной окклюзии
ветвей печеночной артерии. Трансфеморальным или
трансаксиллярным доступом по Сельдингеру проводят
селективную катетеризацию артериального русла и
определяют состояние кровотока. Затем катетер супер-
селективно подводят к источнику кровотечения и осу-
ществляют эндоваскулярную редукцию печеночного
артериального кровотока введением в просвет сосуда
различных окклюзирующих устройств. Чаще всего с
этой целью применяют спирали Гиантурко.
Ранения селезенки
При выборе объема хирургического вмешательства
основное значение имеют характер и тяжесть поврежде-
ния. Выделяем четыре степени тяжести травмы селезенки:
I степень — повреждение капсулы и/или паренхимы глу-
биной менее 1 см отмечается в 31% случаев, II степень —
разрыв глубиной от 1 до 3 см — в 24%, III степень — раз-
рыв глубиной выше 3 см — в 33,3%, IV степень — полное
разрушение органа — в 11,2% случаев.
Современная хирургическая тактика при ранениях
селезенки предполагает изучение возможности выпол-
нения органосохраняющих операций (ОС0), в том числе
выявления факторов, влияющих на отказ от их выпол-
нения.
519
Абдоминальной хирургия
Накопленный клинический опыт убеждает в том, что
абсолютные показания к органосберегающей операции на
селезенке имеют место у 39,4% оперированных раненых,
относительные — у 32%, к спленэктомии с аутотрансплан-
тацией селезеночной ткани— у 20%, к спленэктомии —
у 9%. В зависимости от тяжести травмы селезенки в 81,5%
случаев используем «традиционые» вмешательства (спле-
нэктомия, спленорафия, резекция органа, тампонады раны
сальником на ножке), в 17% применяем видеолапароскопи-
ческую технику, а в 1,5% — также чрескожную пункцию и
аспирацию гематомы под контролем УЗИ.
При повреждениях селезенки I ст. тяжести опера-
ции путем чревосечения («традиционные») в настоящее
время не выполняем. При II ст. тяжести повреждения
они выполняются у 25% больных, при III ст. — в 62% и
IV ст. — во всех случаях. Среди них сплензктомию выпол-
няем в 24% случаев. Альтернативой полного удаления
селезенки считаем аутотрансплантацию ее ткани, кото-
рая была выполнена в 62% наблюдений. Не преуменьшая
роли аутотрансплантации, ее нельзя противопоставлять
0С0, как с точки зрения сохранения морфологической
структуры, так и функциональных качеств органа.
При III ст. тяжести повреждения селезенки 0С0 уда-
ется выполнить в 53% случаев, спленорафию — в 62%,
резекцию — в 38% наблюдений. Спленорафию выпол-
няют наложением одного или нескольких швов (чаще
П или 8-образных) рассасывающимися нитями (викрил
3/0—4/0) на атравматической колющей игле. В качестве
«опоры» для швов используют прядь большого сальника
на ножке или отдельные его фрагменты размерами 2 х
3 см. Важным моментом спленорафии считают располо-
жение швов поперечно к ходу внутриорганных сосудов,
избегают также надавливания иглодержателем на легко
травмируемую капсулу селезенки.
При резекции селезенки временный гемостаз осу-
ществляют путем наложения на ножку селезенки мяг-
кого сосудистого зажима, после чего производят моби-
лизацию ее. С учетом резекции поврежденного участка
паренхимы для уменьшения кровотечения из раны пред-
варительно часть селезеночной ножки, соответствующую
повреждению и превышающую ее длину на 1,5—2,0 см,
лигируют. После обескровливания выбранного сегмента
его удаляют, стараясь разделять капсулу и паренхиму в
пределах обескровленных сегментов. Встречающиеся
кровоточащие сосуды перевязывают викрилом 4/0—
5/0. Раневую поверхность обрабатывают плазменным
потоком или лазерной коагуляцией, затем производят
пластику культи сальником на ножке, который подшива-
ют по окружности непрерывным викриловым швом или
сквозным 8-образным. Резекция селезенки, как правило,
заканчивалась спленорафией с тампонадой раны каким-
либо гемостатическим материалом. «Укрепление» швов
как в случаях спленорафии, так и резекции селезенки
осуществляют пластинкой «Тахокомб».
Операции с использованием видеолапароскопической
техники удается выполнить при I и II ст. повреждений
селезенки в 39,5% случаев. Среди них производят пунк-
ционную аспирацию обширной подкапсульной гематомы
селезенки с последующей пластикой пункционного отвер-
стия клеевой композицией, коагуляцию ран — лазерным
излучением, клеевую пластику раны — «Каноконлитом»,
гемостаз — пластинкой «Тахокомб», спенорафию, кото-
рую осуществляют по типу оментолиенопексии.
Внедрение в клиническую практику таких мето-
дов визуального контроля, как УЗИ, дает возможность
точно диагностировать характер повреждения селезен-
ки и проводить лечение, не прибегая к лапаротомии или
видеолапароскопии, путем пункции гематомы органа.
Ранения поджелудочной железы
Несмотря на использование комплексных методов
обследования, ранения поджелудочной железы до опе-
рации выявляются редко, вот почему оперативное вме-
шательство часто проводится на фоне выраженных
воспалительных изменений. Поэтому каждого посту-
пившего с ранением поджелудочной железы следует
рассматривать как пострадавшего с травматическим
панкреатитом, т.к. ранения поджелудочной железы
являются пусковым механизмом, активирующим проте-
олитические ферменты.
В повседневной практике используют классифика-
цию, в которой повреждения поджелудочной железы
разделены на 4 степени тяжести. I степень тяжес-
ти — ушиб органа, подкапсульная гематома без повреж-
дения капсулы, встречается в 35% случаев. II степень
тяжести — повреждение железы без разрыва главного
панкреатического протока, выявляется в 24% наблюде-
ний. Повреждения поджелудочной железы III степени
тяжести — травма железы с разрывом главного панк-
реатического протока — в 32%. Повреждения поджелу-
дочной железы IV степени тяжести — панкреатодуоде-
нальная травма обнаруживается у 9% пострадавших.
Выделение четырех групп повреждений поджелу-
дочной железы имеет непосредственное практическое
значение, поскольку раненым каждой группы выполня-
ется свой специфический объем оперативного вмеша-
тельства. Объем хирургических вмешательств по поводу
огнестрельных ранений и повреждений поджелудочной
железы до конца не определен, т. к. при указанной пато-
логии выполняется до 18 различных видов оперативных
пособий {табл. 2).
520
