Савельев В.С. (ред) 80 лекций по хирургии
Подождите немного. Документ загружается.

Эндоскопическая абдоминальная хирургия — современные возможности и перспективы
полного расслабления сфинктера после проглатывания
повышается с 31 до 71%.
Основные моменты оперативного вмешательства
следующие. Положение пациента — лежа на спине
с приподнятым головным концом и разведенными
ногами. Желудок опорожняется через назогастраль-
ный зонд. 10-миллиметровые доступы размещаются
так: 30° оптика вводится на 5 см выше и левее пупка;
манипуляционные троакары располагаются в правом
подреберье по среднеключичной линии, по наружной
границе правой прямой мышцы живота на уровне
троакара для лапароскопа, в левом подреберье по
среднеключичной линии, под мечевидным отростком.
Используемые инструменты: травматичный зажим,
ножницы, диссектор, электрохирургический крючок,
клипаппликатор, иглодержатель, зажим Babcock, уст-
ройство Endo Stitch.
Для создания экспозиции абдоминального отдела
пищевода и пищеводного отверстия диафрагмы трав-
матичным зажимом из субксифоидного троакара ото-
двигается левая доля печени и захватывается правая
ножка диафрагмы. Передняя стенка желудка под пище-
водно-желудочным переходом захватывается зажимом
Babcock и отводится влево и вниз. При этом обычно
низводится скользящая грыжа пищеводного отверстия
диафрагмы.
Следующим шагом является рассечение печеночно-
желудочной порции сальника выше печеночных ветвей
блуждающего нерва. После этого обнажается передний
край правой ножки диафрагмы. Начиная с этого момен-
та, диссекция хиатуса производится преимущественно
тупым путем при низведении пищевода. Передний и
медиальный край правой ножки отделяется от правой
стенки пищевода. В процессе диссекции необходимо
верифицировать границу между мышцей ножки диа-
фрагмы, которая имеет красно-мясной цвет, и мышцей
пищевода, отличающейся красно-розовым цветом. Не
следует также увлекаться выделением пищевода
высоко в средостении — это может привести к пневмо-
медиастинуму или повреждению плеврального синуса.
Пищевод отводится вперед и влево. Задний блужда-
ющий нерв оставляется на пищеводе. Диссекция про-
должается до определения места, где правая и левая
ножки соединяются впереди пищевода. Передняя часть
левой ножки диафрагмы тупо отделяется от пищевода.
Затем, при отведении пищевода вправо, от его левой
стенки также отделяется задний отдел левой ножки.
Затем иссекается жировая подушка, обычно находяща-
яся на передней поверхности нижней части пищевода.
Пищевод берется на эластичную держалку, облег-
чающую диссекцию его задней стенки. Для созда-
ния достаточно широкого окна позади пищевода, его
необходимо поднять и разделить натянувшиеся сзади
ткани.
После создания окна ножки диафрагмы сводятся 2—
3 швами из нерассасывающегося шовного материала,
накладываемыми позади пищевода с предварительно
введенным в него зондом № 56—60 Fr. Мы использова-
ли полипропилен № 2/0.
Операция продолжается мобилизацией дна желуд-
ка и примерно 10 верхних сантиметров его большой
кривизны для фундопликации. Для этого разделяются
диафрагмально-желудочная связка и короткие желу-
дочные артерии.
Затем производится собственно фундопликация.
Стенка желудка захватывается на 5—6 см дистальнее
угла Hiss, т.е. в наивысшей части передней стенки дна,
введенным позади пищевода зажимом Babcock и протя-
гивается слева направо, вперед, создавая циркулярную
манжетку высотой 2—3 см. Важно, чтобы обе части ман-
жетки соприкасались удобно и без натяжения. Задний
лоскут подшивается 2—3 узловыми нерассасывающи-
мися швами к прилежащей части дна, выведенной спе-
реди от пищевода. В швы обязательно захватываются
последовательно левая часть манжетки, стенка пищево-
да и правая часть манжетки. Конструкция несколькими
узловыми швами фиксируется к ножкам диафрагмы.
По литературным и собственным данным, средняя
продолжительность оперативных вмешательств состав-
ляет 2 часа. Частота переходов к открытому доступу —
2—5%, общая частота интраоперационных осложне-
ний — б—7% (в основном кровотечения, поврежде-
ния пищевода составляют шестую часть осложнений),
летальность — до 0,1%. Длительное послеоперацион-
ное наблюдение показывает развитие стойкой дисфа-
гии у 3—5% пациентов, потери веса в связи с ранним
насыщением также у 3—5% и умеренных болей в
эпигастрии без функциональных нарушений у 1—2%
оперированных больных, рецидив рефлюксной болезни
возникает в 5—8% случаев. Средний прирост давления
нижнего пищеводного сфинктера составляет 12—14 мм
Нд. То есть более 80% пациентов расценивают резуль-
таты хирургического лечения как хорошие и отличные.
Таким образом, ближайшие и отдаленные результаты
лапароскопической фундопликации прекрасны, вос-
созданный ниппельный клапан способен сохраняться
много лет. Лапароскопический подход к лечению реф-
люксной болезни эффективен и позволяет полностью
сочетать полноценную реконструкцию с преимущества-
ми малоинвазивного подхода. Эта техника становится
стандартным подходом к хирургической коррекции
желудочно-пищеводного рефлюкса.
531
Абдоминальная хирургия
Литература
1. Ammori B.J., Birbas К., Davides D., Vezakis A., Larvin M.,
McMahon M.J. Routine vs. «on demand» postoperative
ERCP for small bile duct calculi detected at intraoperative
cholangiography. Clinical evaluation and cost analysis. Surg
Endosc 14:1123—1126, 2000.
2. Bammer Т., Hinder R.A., Klaus A., Klingler P.J. Five- to eight-
year outcome of the first laparoscopic Nissen fundoplications.
J. Gastrointest Surg. 5: 42—48, 2001.
3. Cuschieri A., Lezoche E„ Morino M., Croce E., Lacy A., Toouli J.,
Faggioni A., Ribeiro V.M., Jakimowicz J., Visa J., Hanna G.B.
E.A.E.S. multicenterprospective randomized trial comparing two-
stage vs. single-stage management of patients with gallstone
disease and ductal calculi. Surg. Endosc. 13: 952—957,1999.
4. Gallup Organization National Survey: Heartburn across
America. Princetown, The Gallup Organization Inc., 1988.
5. Linzberger N., Berdah S.V., Orsoni P., Faucher D., Grimaud
J.C., Picaud R. Laparoscopic posterior fundoplication in
gastroesophageal reflux: mid-term results. Ann. Chir. 126,
143—147, 2001.
6. Martin I.J., Bailey IS., Rhodes M., O'Rourke N.. H
at
h
Qri
son L., Fielding G. Towards T-tube free laparoscopic bile duct
exploration: a methodologic evolution during 300 consecutive
procedures. Ann. Surg. 228, 29—34, 1998.
7. Paganini A.M., Feliciotti F., Guerrieri M., Tamburini A., fl
e
Sanctis A., Campagnacci R., Lezoche E. Laparoscopic common
bile duct exploration. J. Laparoendosc. Adv. Surg. Tech. A jj
2дг—400, 2001.
8. Pessaux P., Arnaud J. P., Ghavami В., Flament J.В., Trebuc-
het G., Meyer C, Huten N., Champault G. Laparoscopic
antireflux surgery: comparative study of Nissen, Nissen-
Rossetti, and Toupet fundoplication. Societe Francaise de
Chirurgie Laparoscopique. Surg. Endosc. 14, 1024—1027
2000.
9. Slim R., Forichon J., Boulez J., Mion F. Laparoscopic
fundoplication for gastroesophageal reflux: effects on
esophageal motility. Surg Laparosc Endosc Percutan Tech 10,
115—119, 2000.
10. Tatulli F., Cuttitta A. Laparoendoscopic approach to treatment
of common bile duct stones. J. Laparoendosc. Adv. Surg. Tech.
A 10, 315—317, 2000.
532
АЛЛОПЛАСТИКА ГРЫЖ:
ПРОБЛЕМЫ И РЕШЕНИЯ
В.Н. Егиев
Грыжей живота называют выход внутренностей из брюшной полости
вместе с париетальным листком брюшины через естественное или
патологическое отверстие под покровы тела или в другую полость.
Учебник «Хирургические болезни» под редакцией B.C. Савельева, А.И. Кириенко.
Москва, 2005, ГЭОТАР-Медиа. Том 1, с. 255
Грыжи — одно из наиболее хорошо описанных и часто
встречающихся заболеваний. Около 25% хирургических
вмешательств, проводимых в стационарах, составляют
операции, выполняемые по поводу грыж различной лока-
лизации. Казалось бы, за долгие годы, в течение которых
хирурги изучали эту болезнь и разрабатывали методы
грыжесечения, уже не должно было остаться «белых
пятен» в этиологии и патогенезе грыж, как и не должно
быть спорных и нерешенных вопросов их хирургического
лечения. Оказывается, это не так. В настоящей лекции мы
попытаемся обосновать неизбежность эры аллопластики
грыж, показать преимущества и недостатки этого метода,
обосновать необходимость дальнейших исследований
этой старой хирургической проблемы.
Причины возникновения
и рецидива грыж
Происхождение грыж объясняется несоответствием
внутрибрюшного давления и резистентности брюш-
ной стенки (теория «анатомических предпосылок»).
Начиная с Купера (1804), который впервые описал при-
чины, приводящие к образованию грыж, и до настояще-
го времени основными факторами, приводящими к внут-
рибрюшной гипертензии, считаются: кашель, ожирение,
беременность, асцит, запоры, необычное физическое
напряжение, заболевания простаты. Но с чем связано
снижение сопротивляемости брюшной стенки?
Исследования последних лет показали, что основ-
ными предрасполагающими факторами образования
грыж служат нарушения образования коллагена.
Строение соединительной ткани, ее образование и созре-
вание все больше интересуют исследователей, занима-
ющихся герниологией. Особо значимыми в патогенезе
грыж считается соотношение колагена 1-го и 3-го типов
и уровень металлопротеиназ. Именно генетический
фактор объясняет семейную склонность к образованию
грыж. Изучение 280 семей с врожденными косыми пахо-
выми грыжами в Китае показало, что передача признака
осуществлялась как аутосомная доминанта. Грыжа обыч-
но возникала справа, что согласуется с более поздним
опусканием яичка на этой стороне. Паховые грыжи могут
являться проявлением общей дезорганизации соедини-
тельной ткани (синдром Морфана, врожденный эласто-
лизис и др.). Некоторые работы указывают, что пациенты
с грыжами имеют тенденцию к более высокой гибкос-
ти суставов и возникновению варикозной болезни вен
нижних конечностей, что, по-видимому, также связано с
нарушениями соотношения коллагена 1-го и 3-го типов.
Метаболический фактор — в 1964 году было пред-
ставлено первое доказательство,указывающее на дефект
соединительной ткани как причину образования грыжи.
Wirtschafter и BentLey продемонстрировали повышение
процента грыжу больных, страдающих латиризмом (забо-
левание, характеризующееся ослаблением и параличом
мышц, встречается среди людей, пища которых содержит
большое количество мелкого горошка Lathyrus sativus
или сходных с ним других стручковых). При исследовании
биомеханики тканей у 63 больных с прямыми паховыми
грыжами отмечен более высокий уровень эластичности
и максимальные показатели растяжимости поперечной
фасции и апоневроза прямой мышцы живота по срав-
нению с лицами без грыжевой болезни. Таким образом,
подтверждена теория, что биомеханические изменения
фасции являются причиной, а не следствием грыжи.
В генезе рецидива грыж после оперативного лече-
ния решающее значение имеет процесс формирования
рубцовой ткани. Согласно современным воззрениям на
образования рубца, на первом этапе фибробласт про-
изводит тропоколлаген, который внеклеточно преобра-
зуется в коллагены с большим содержанием коллагена
533
Абдоминальная хирургия
3-го типа. Ферменты гидроксипролин и гидроксилизин
придают этому коллагену пространственную структуру,
позволяя быстро заполнить дефект грубыми, беспоря-
дочно организованными волокнами. При этом выраба-
тывается минимальное количество металлопротеиназ,
которые способны разрушить коллаген.
На втором этапе образования рубца фибробласт начи-
нает производить металлопротеиназы 2-го и 9-го типов,
которые разрушают первичный коллаген. Одновременно
производится тропоколлаген с большим содержанием
коллагена 1-го типа, «зрелого», который под действием
гидроксилизина и гидроксипролина преобразуется и
перераспределяется, затем волокна становятся более
компактными, утолщаются, выстраиваются параллельно
друг другу, образуя «зрелую» соединительную ткань.
Эти процессы в организме длятся до года, при этом
постоянно увеличивается прочность ткани на разрыв.
Сохраняющийся в зрелой соединительной ткани высокий
уровень коллагена 3-го типа относительно уровня колла-
гена 1-го типа может привести к образованию неполиме-
ризованного растворимого коллагена. Выдвинута гипо-
теза, что неполимеризованный коллаген, чаще встреча-
ющийся именно в коллагене 3-го типа, не может быть
достаточным для создания биомеханического барьера в
брюшной стенке и может предрасполагать к формирова-
нию грыж или их рецидиву после первичной пластики.
Большое влияние оказывает и уровень коллагеноли-
зиса. Так, у хирургических больных без грыж выявлена
зависимость между высоким постоянным послеопера-
ционным уровнем металлопротеиназ (ММП-9) и ухудше-
нием заживляемости ран. Подобные результаты полу-
чены у людей при хронических ранах и при биопсии
кожи пожилых пациентов (у них также обнаружено
снижение уровня тканевых ингибиторов металлопро-
теиназ). Эти находки могут объяснить, почему паховые
грыжи ассоциируются с пожилым возрастом.
Свойства аллотрансплантатов
Современная биохимическая теория образования
грыж и их рецидива приводит нас к пониманию того, что
использование для пластики только местных тканей не
в состоянии решить проблему надежного лечения этого
заболевания. Именно поэтому наибольшее распростра-
нение в современной герниологии получило примене-
ние алломатериалов.
Еще в 1950 году Cumbeland V.H. и Scales J.T. сформу-
лировали критерии «идеального» пластического мате-
рила, который:
• не должен изменять своих физических свойств
под воздействием тканей пациента;
• должен быть химически инертным;
• не должен вызывать выраженного воспаления или
отторжения;
• не должен вызывать аллергию или сенсибилизацию;
• должен обладать достаточной механической про-
чностью;
• должен быть пригоден для фабричного изготов-
ления;
• должен быть пригоден для стерилизации.
Современная эпоха в лечении грыж брюшной стенки
начинается с 1956 года, когда User на животных и затем
в клинике для ликвидации грыжевого дефекта применил
полипропиленовую сетку. Именно с этим материалом свя-
заны все современные изменения в лечении грыж. В этой
лекции мы не будем останавливаться на применении дру-
гих алломатериалов (полиэфиры, политетрафторэтилены,
коллагеновые пластины, викриловая губка и др.), т.к. они
применяются значительно реже полипропилена.
Основанием для применения алломатериалов служит
необходимость постоянного поддержания воспалитель-
ной реакции и постоянного новообразования коллагена
для предупреждения рецидива грыжи. Именно поэтому
первоначально разрабатывались и применялись сетча-
тые имплантаты, содержащие большое количество поли-
пропилена. Набранный огромный клинический материал
показал резкое снижение и даже полное отсутствие
рецидива грыж после операций с использованием этого
пластического материала. Особенно ярко это проявилось
влечении паховых грыж, когда после работЛихтенштейна
началось широкое применение аллопластики как безаль-
тернативного метода их лечения. Действительно, сетка
нужна как «каркас» для образования соединительной
ткани, при этом формируется комплекс, состоящий из
нерассасывающихся нитей сетки как матрицы и интегри-
рованной в нее богатой коллагеном рубцовой ткани. Оба
компонента комплекса формируют механически устойчи-
вую искусственную брюшную стенку.
Вместе с тем накопленный опыт показал, что, несмот-
ря на отсутствие рецидивов, качество жизни пациентов
после аллопластики страдает, и в первую очередь это
связано с избыточным образованием соединительной
ткани и с выраженным воспалением, которое сетка
вызывает в окружающих тканях. Так, по нашим данным,
применяемые в настоящее время сетки (так называемые
«тяжелые» полипропиленовые сетки) в течение полуго-
да дают фиброз толщиной до 2 см притом, что толщина
собственного апоневроза человека не превышает 2 мм.
Понятно, что столь плотный фиброз ограничивает под-
вижность брюшной стенки.
Помимо указанного недостатка, существует еще
целый ряд проблем, связанных с примененном сеток:
534

Аллопластика грыж: проблемы и решения
раневые осложнения, гипертермия в раннем послео-
перационном периоде, возможность инфицирования
алломатериала, сокращение сеток в ранние сроки после
операции, боли, обусловленные вовлечением в процесс
воспаления нервных волокон.
Вот почему остро встал вопрос, какое минимальное
количество сетки и с каким плетением способствует вос-
произведению соединительной ткани, сходной по свойс-
твам с собственным апоневрозом человека, что позволя-
ет добиться излечения, не ухудшая качество жизни.
Klosterhalfen В. с соавт. провели изучение тканевой
реакции на внедрение «облегченных» полипропилено-
вых сеток с содержанием полипропилена не 64%, а лишь
24%. Как показали исследования, стабильность в обра-
зовании и формировании соединительной ткани зави-
сит от степени выраженности воспалительной реакции,
которую определяет поверхностное соприкосновение
сетки с окружающими тканями. Однако стабильность
сформированной соединительной ткани в функцио-
нальном плане достаточна и при использовании сеток,
содержащих 24% полипропилена. В целом гистологи-
ческие исследования демонстрируют, что «тяжелые»
сетки типа Prolene mesh часто стимулируют чрезмерно
острую и интенсивную воспалительную реакцию, в то
время как «облегченные» сетки типа Vipro стимулиру-
ют в большей степени хроническую воспалительную
реакцию.
Итак, становится ясно, что необходимо как-то клас-
сифицировать сетки, используемые для оперативного
лечения грыж. В настоящее время полипропиленовые
сетки подразделяют по двум основным параметрам —
удельному весу и размеру пор. По удельному весу поли-
пропиленовые трансплантаты делят на:
• сверхтяжелые (свыше 100 г/м
2
);
• тяжелые (70—100 г/м
2
);
• легкие (25—70 г/м
2
);
• сверхлегкие (менее 25 г/м
2
).
К тяжелым относятся сетки фирмы Tyco (SPMM) и
фирмы Ethicon (prolene mesh), а также сетка Эсфил фирмы
Линтекс и некоторые другие. Это наиболее применяемая в
настоящее время категория аллотрансплантатов.
Легкие сетки в свою очередь делятся на простые
и композитные. Простые сетки (например, Эсфил-Л)
отличаются тем, что имеют уменьшенное количест-
во полипропилена на м
2
из-за тонкости нити и дру-
гого плетения. Композитные сетки (Vipro, Vipro-2,
Ultrapro фирмы Ethicon) отличаются тем, что состо-
ят из двух материалов. Часть сетки выполнена из
рассасывающегося материала (викрил, монокрил).
Удельный вес сетки до рассасывания составляет
60—70 г/м
2
, после рассасывания 30—35 г/м
г
(рис. 1).
Рис. 1. Вил сетки Вмпро до (а) и после (6) рассасывания
викрила
Сверхлегкие сетки также бывают как простыми, так
и композитными. К простым можно отнести сетку Ti-
mesh, в которой содержится 17 г/м
2
полипропилена.
К композитным относится сетка О-dome, исходный
удельный вес которой составляет 125 г/м
2
, после расса-
сывания — 12,5 г/м
2
.
При любом хирургическом применении инородно-
го материала действует главное правило— чем мень-
ше будет оставлено инородного материала, тем лучше
для больного. Логично предположить, что именно легкие
и сверхлегкие сетки более применимы в герниологии.
В рандомизированном клиническом исследовании PostS.
и соавт. оценили качество жизни пациентов после пластики
передней брюшной стенки сеткой с различным содержани-
ем полипропилена: 100—110 г/м
2
и 27—30 г/м
2
. При анали-
зе показателей, включающих в себя послеоперационные
осложнения, ощущение инородного тела в зоне имплан-
тации и наличие хронического болевого синдрома, авторы
пришли к выводу, что использование сетки с минимальным
содержанием полипропилена предпочтительнее.
Второй принцип классификации синтетических
имплантируемых материалов учитывает величину пор.
Размер их составляет:
• менее 100 мкм;
•
от 100 до 200 мкм;
• 500—600 мкм;
•
1—3 мм;
• более 3 мм.
Разница в размере пор четко видна на следующем
рисунке (рис. 2).
Рис. 2. Различные варианты плетения полипропиленовых
сеток. Слева - сетка Вппро (поры около 2 мм), справа - сетка
Пролен (поры около 200 мкм)
535
Абдоминальная хирургия
Известно, что интенсивность воспалительной реак-
ции зависит от площади контакта между сеткой и тка-
нью больного. Увеличение размера пор уменьшает зону
контакта и снижает воспалительную реакцию. Кроме
того, величина пор влияет и на эластичность образован-
ного рубца. При порах диаметром до 500 мкм образуется
единая фиброзная ткань, соединяющая все филаменты
сетки, при этом прочность этой ткани высока, а элас-
тичность и растяжимость крайне низкие. При диаметре
пор от 1 до 3 мм фиброзная ткань делится на множество
комплексов «нить—рубец», между которыми плотность
фиброза ниже. За счет этого общая прочность рубца
достаточная, а эластичность и растяжимость высоки, они
приближаются к таковым у нормального апоневроза.
При диаметре пор более 3 мм в этих отверстиях фиб-
розная ткань не образуется и возможно грыжеобразова-
ние. Таким образом, экспериментальным путем наиболее
удовлетворительным для герниологии признан размер
пор от 1 до 3 мм. Таким размером пор обладают только
легкие и сверхлегкие сетки.
Еще один вопрос, на который следует ответить —
зачем нужны композитные, многокомпонентные сетки?
Как нам кажется, композитные сетки реализуют идею
двухэтапного лечения. На первом этапе рассасыва-
ющийся компонент в сочетании с полипропиленом
вызывает бурное образование первичного коллагена
(монокрил, как известно, стимулирует рост фиброблас-
тов). На втором этапе после рассасывания части сетки
оставшийся полипропилен поддерживает минималь-
но необходимую реакцию для образования прочной
фиброзной ткани. Нами проведено эксперименталь-
ное исследование по сравнению различных сеток на
основе полипропилена. Как оказалось, в ранние сроки
после имплантации лучшими свойствами обладает
сетка ультрапро, которая состоит из полипропилена
и монокрила. И действительно, легкие композитные
сетки все шире применяются в лечении грыжевой
болезни.
Что касается сверхлегких сеток, их применение в
настоящее время достаточно ограничено. Нам кажется,
что это связано с недоверием хирургов к их прочности
и сомнениями в реальности образования прочного кол-
лагенового рубца при их применении.
Итак, стоит подчеркнуть, что в настоящее время
развитие герниологии привело к пониманию необхо-
димости стимуляции образования коллагеновой ткани
и постоянного поддержания минимального воспаления
для создания в области дефекта прочного коллагеново-
го каркаса. В наибольшей степени этим целям отвечают
легкие композитные сетки. Именно они наиболее широ-
ко применяются в современной герниологии.
Техника
аллопластики грыж
При паховых грыжах стандартной является техника
Лихтенштейна или ее модификации. При этом при плас-
тике Лихтенштейна используется композитная сетка,
которая помещается на поперечную фасцию позади
семенного канатика (рис. 3).
При варианте «plug&puth» применяются композит-
ная сетка и волан, при этом волан помещается в дефект
поперечной фасции (рис. 4), а сетка на поперечную
фасцию.
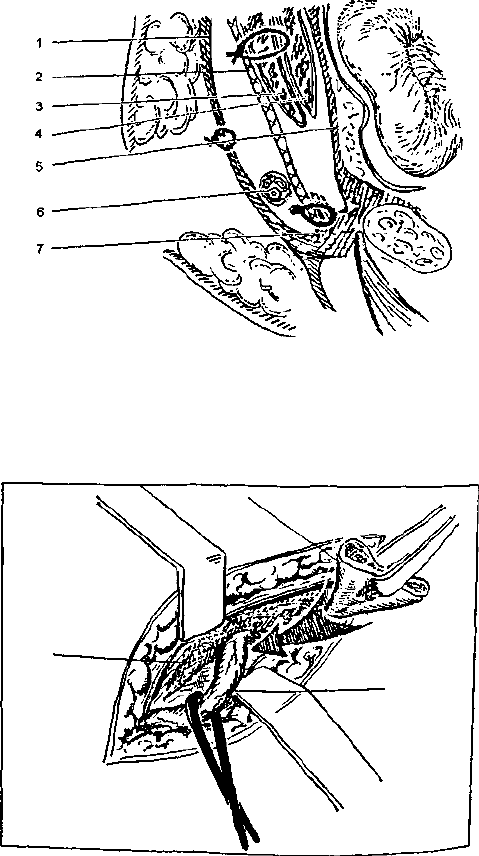
Рис. 3. Поперечное сечение пахового канала при пластике
по Лихтенштейну: 1 — апоневроз наружной косой мышцы;
2 — синтетическая сетка; 3 — внутренняя косая мышца;
4 — поперечная мышца; 5 — поперечная фасция; б - семенной
канатик; 7 — паховая свялка
рнмеисние волана при пластике plu^A-piii
536
Аллопластика грыж: проблемы и решения
При методике трехмерной пластики используется
UHS-система, которая состоит из полипропилена и моно-
крила, при этом один листок системы помещается в
предбрюшинную клетчатку, тубусом закрывается дефект
поперечной фасции, а второй листок укрепляет попереч-
ную фасцию позади семенного канатика (рис. 5).
Рис. 5. Применение UHS-системы при пластике паховой грыжи
Во время лапароскопической пластики пахового
канала композитная сетка помещается в предбрюшин-
ную клетчатку, укрепляя поперечную фасцию сзади.
При пупочных грыжах средних и больших размерах,
особенно в сочетании с диастазом живота, использу-
ется комбинированная пластика, при которой после
ушивания апоневроза на него укладывается компо-
зитная сетка, которая в дальнейшем прорастает и
укрепляет апоневроз, препятствуя развитию рециди-
ва. Подобные комбинированные пластики применяют-
ся и при лечении послеоперационных грыж брюшной
стенки.
Даже в лечении внутренних грыж, к которым отно-
сятся грыжи пищеводного отверстия диафрагмы, в на-
стоящее время рекомендуется у части больных при-
менение легких и сверхлегких сеток в сочетании с
крурорафией для профилактики рецидива грыжеобра-
зования.
Проблемы применения
аллотрансплантатов
Раневые осложнения. В течение первых дней после
имплантации сеток почти всегда наблюдается скопление
жидкости вокруг протеза, которое может быть выявле-
но при УЗИ-исследовании. В ряде случаев появление
серомы может объясняться разрушением лимфатических
сосудов, однако, как правило, ее появление отражает вос-
палительную реакцию на алломатериал. В зависимости
от ее выраженности количество секретируемой жидкос-
ти в ряде случаев может доститать нескольких литров.
Значительные объемы серозного отделяемого вынуж-
дают проводить дренирование раны, чтобы облегчить
врастание трансплантата в ткань. Одновременно в тече-
ние первых 5 дней после имплантации больших сеток
нередко отмечается увеличение Т тела пациента до
38,0 + 0,3°С. Соответственное повышение уровня С-реак-
тивного белка демонстрирует острый воспалительный
процесс. Распространение его на соседние структуры
подтверждается при компьютерной томографии и УЗИ,
по данным которых отмечается утолщение семенного
канатика после имплантации сетки в паховый канал.
Кроме того, примерно в 30% случаев обнаруживаются
внутрибрюшные спайки даже после экстраперитоне-
ального расположения сетки. Следует отметить, что
степень воспалительной реакции у различных больных
не одинакова.
Инфекция. Проведенные исследования показали,
что имплантация сетки не увеличивает вероятность
возникновения гнойных осложнений. Частота инфек-
ционных осложнений у пациентов с использованием
для пластики сетки и без нее колеблется между 1 и 5%.
Однако часто хирурги полагают необходимым однократ-
ное применение антибиотиков. Ряд авторов рекомен-
дуют избегать имплантации сетки при одновременной
с грыжесечением резекции кишки. Экспериментальное
исследование показало, что при применении биомате-
риалов может наблюдаться длительное присутствие в
ране бактерий, что объясняет развитие гнойных ослож-
нений спустя недели или даже месяцы после операции.
Невозможность избавиться от бактериального обсеме-
нения синтетических материалов может наблюдаться в
случае использования полифиламентных полипропиле-
новых сеток.
Сокращение сеток. Степень констрикции сетки отра-
жает главным образом степень интенсивности воспали-
тельной реакции. Эксперименты на животных с использо-
ванием «тяжелых» полипропиленовых сеток продемонс-
трировали уменьшение их площади примерно на 40%
после б недель. Этот факт делает необходимым нахлест
сетки при ее имплантации, по крайней мере, на 5 см
от края грыжевых ворот. В противном случае вероятен
рецидив грыжи.
Жалобы, связанные с имплантацией сетки.
Увеличение площади рубцовой ткани при использова-
нии аллопластики не только усиливает брюшной пресс,
537
Абдоминальная хирургия
но иногда приводит к значительному ограничению под-
вижности брюшной стенки, что в 50% случаев вызывает
жалобы пациентов, особенно в случае имплантации
сеток большой площади. Нарушение функции может
приводить к невозможности таких ежедневных дейс-
твий, как наклон туловища.
Миграция сетки и формирование свищей, глав-
ным образом кишечных и мочепузырных, относится к
наиболее серьезным осложнениям аллопластики грыж.
В трети опубликованных случаев эти осложнения поя-
вились более чем через 5 лет.
Перспективы герниологии
Необходимо понять, что применение алломате-
риалов является вынужденной мерой. Не понимая
деталей причин грыжеобразования, особенно их био-
химической составляющей, мы вынуждены «слепо»
использовать материал, который постоянно поддержи-
вает реакцию воспаления и новообразования коллаге-
на. Применение алломатериала нашло такое широкое
распространение потому, что оно значительно упрощает
и стандартизирует технику герниопластики. Хирургам
действительно технически проще провести аллоплас-
тику при любом виде и размерах грыжи с тем, чтобы
получить гарантированное отсутствие рецидива.
Вместе с тем необходимо постоянно помнить, что
неправильное и нерациональное применение аллома-
териалов может приводить к значительному сниже-
нию качества жизни человека. Поэтому мы предлагаем
выделить 4 типа грыж, при которых:
• сетку никогда не следует применять;
• сетку применяют редко;
• сетку применяют часто;
• сетка должна использоваться всегда.
Надеемся, что исследования, в том числе и россий-
ских авторов, позволят определить критерии подразде-
ления грыж на эти категории.
Каковы пути развития герниологии и ее перспекти-
вы? Мы полагаем, что ближайшее будущее клинической
практики будет характеризоваться:
• применением фибринового клея для фиксации
сетки и ускорения образования рубца;
а использованием культуры фибробластов больно-
го в сочетании с сеткой для быстрого создания
прочного каркаса, с определением минимально-
го количества полипропилена, необходимого для
поддержания достаточной крепости рубца;
• постепенным отказом от нерассасывающихся сеток
или уменьшением нерассасывающегося их компонен-
та, созданием многокомпонентных структур с вклю-
чением в них стимуляторов коллагенообразования и
регуляторов прочности образованно*"' ткани.
В заключение считаем необходимым :де раз под-
черкнуть: применение сеток— вынужденная, но
безальтернативная методика, которая эффективна
только при знании врачом современных алломате-
риалов и методик ненатяжной пластики. В идеале
необходимо выбират метод лечения каждого паци-
ента в зависимости от репаративных возможностей
его организма.
Литература
1. Егиев В.Н., Лядов К.В., Воскресенский П.К., Рудакова М.Н.,
Чижов Д.В., Шурыгин С.Н. Атлас оперативной хирургии
грыж. М.: Медпрактика-М, 2003, 228 с.
2. Жебровский В. В. Хирургия грыж живота. М., МИА. 2005,
384
с.
3. Ashcroft G.S., Herrick S.E., Tarnuzzer R.W. et al. Human ageing
impairs injury-induced in vivo expression of tissue inhibitor of
matrix metalloproreinases (TIMP)-L and -2 proteins and mRNA.
J. Patol. 1997, v. 183, p. 169—176.
4. Ajabnoor M.A., Mokhtar A.M., Rafee A.A. et al. Defective
collagen metabolism in Saudi patients with hernia. Ann Ciin
Biochem. 1992, v. 29, p. 430—436.
5. Bellon J.M., Bujan J., Honduvilla N.G. et al. Study of biochemi-
cal substrate and role of metalloproteinases in fascia trans-
versalis from hernial processes. Eur. J. Clin. Invest. 1997, v. 27,
p. 510—516.
6. Klostenhalfen В., Klinge U., Schumpelick V. Functional and
morphological evaluation of different polypropylene-mesh
modifications for abdominal wall repair. Biomaterials. 1998,
v. 19, p. 2235—2246.
7. Nyhus L.M., Condon R.E. Hernia 5
nd
edn. 3B Lippincott
Philadelphia. 2002.
8. Read R.C. Attenuation of the rectus sheath in inguinal
herniation. Am. J. Surg. 20, p. 610—614.
9. Usher F. С Anew plastic prosthesis for repairing tissue defects
of the chest and abdominal wall Am. J. Surg. 1959, v. 97,
p.
629.
10. WlrtschafterZ. Т., Bentley J. P. Hernias as a collagen maturation
defect. Ann Surg. 1964, v. 160, 852 p.
11. Wagh P.V, Leverich A.P., Read R.C. et at. Direct inguinal
herniation in men: a disease of collagen. J. Surg Res. 1974.
v. 17, p. 425—433.
12. Witte M.B., Thornton F.J., Kiyama T. el at. Metatloproteinase
inhibitors and wound healing: a novel enhancer of wound
strength. Surgery. 1998, v. 124, p. 464—470.
538
ГЕМОРРОИ
Л.А. Благодарный
Определение
Патологическая анатомия
Термин «геморрой» обозначает патологическое
увеличение геморроидальных узлов с периодическим
кровотечением, их выпадением из анального канала
и частым воспалением. Внутренние геморроидальные
узлы располагаются в подслизистом слое прямой кишки
перед аноректальной линией. Наружные геморрои-
дальные узлы находятся под кожей промежности над
наружным сфинктером. Геморрой — наиболее частое
заболевание прямой кишки. Его распространенность
составляет 118—120 человек на 1000 взрослого насе-
ления, а удельный вес в структуре заболеваний толстой
кишки колеблется от 34 до 41%.
Этиология
Основа геморроидальных узлов — кавернозные
образования, которые в процессе нормального эмбрио-
генеза закладываются в дистальном отделе прямой
кишки перед аноректальной линией и в анальном
канале под кожей промежности. Под действием таких
неблагоприятных факторов, как сидячий образ жизни,
неправильное питание, злоупотребление алкоголем и
других, они увеличиваются в размерах и смещаются
в дистальном направлении. При этом нарастают про-
цессы дистрофии в удерживающем аппарате, и гемор-
роидальные узлы начинают выпадать из анального
канала.
Патогенез
Изыскания Л.Л. Капуллера и В.Л. Ривкина (1976),
F. Stelzner (1972) установили, что гемодинамический и
дистрофический факторы являются определяющими в
возникновении геморроя.
Дисфункция сосудов, обеспечивающих приток и
отток крови к кавернозным образованиям, приводит
к их переполнению и, в конечном счете, возникают
геморроидальные узлы. Кроме того, в общей продоль-
ной мышце подслизистого слоя прямой кишки и связке
Паркса, удерживающих кавернозные тельца в анальном
канале, развиваются дистрофические процессы, а это
ведет к постепенному, но необратимому смещению
(выпадению)геморроидальных узлов.
Внешне геморроидальный узел имеет вид компак-
тного образования, но уже при простом осмотре со
стороны его подслизистого слоя определяется множес-
тво мелких сосудистых клубочков диаметром от 1 до
б мм. Клубочки залегают в рыхлой соединительной и
мышечной тканях и анастомозируют между собой. На
разрезе геморроидальный узел имеет губчатое строе-
ние. Геморроидальная ткань по окружности анального
канала расположена в виде трех или четырех скопле-
ний, которые некоторые авторы называют анальными
«подушками».
Микроскопические исследования показывают, что
внутренний геморроидальный узел покрыт слизис-
той оболочкой, а наружный — многослойным плоским
эпителием. Сосудистые образования в геморроидаль-
ных узлах представляют собой кавернозные тельца,
состоящие из многочисленных полостей различной
величины, разделенных тонкими мышечными и соеди-
нительнотканными перегородками, которые четко их
ограничивают от окружающей ткани. Многие кавер-
нозные клубочки имеют небольшие размеры, хорошо
выраженную соединительнотканную капсулу, в которую
вплетаются мышечные волокна. Наличие мышечных
волокон свидетельствует, во-первых, о подвижности
расположенных в них кавернозных образований, а во-
вторых, об определенном функциональном единстве
сосудистых полостей, окруженных поддерживающим
фиброзно-мышечным каркасом. В то же время при кли-
нически выраженных выпадающих геморроидальных
узлах количество неизмененных мышечных волокон
значительно уменьшается.
Наружные геморроидальные узлы состоят из мел-
ких подкожных кавернозных сосудов, обеспечивающих
отток крови из этой части анального канала. Эти сосу-
дистые образования находятся в непосредственной
близости от подкожной порции наружного сфинктера.
Функциональные нарушения внутристеночных улит-
ковых артерий и кавернозных вен приводят к расшире-
нию просвета артериального колена артерио-венозных
анастомозов и «усилению притока артериальной крови
в кавернозные вены. По этой причине со временем
геморроидальные узлы становятся все больше, мышеч-
ный и соединительнотканный каркас уже не удержива-
539
Абдоминальная хирургия
ют их в анальном канале. Длительное выпадение узлов,
в свою очередь, приводит к дистрофическим изменени-
ям и атрофии мышц, окружающих подслизистые кавер-
нозные тельца.
В кавернозных венах, между их стенками, кроме
того, определяется тонкий слой гладкомышечных воло-
кон, состоящих из гипертрофированных мышечных кле-
ток. Можно предполагать, что гипертрофия мышечных
элементов общей продольной мышцы прямой кишки,
поддерживающей геморроидальные узлы на сравни-
тельно ранних этапах развития геморроя, вызвана уве-
личением их размеров.
В начальных стадиях геморроя преобладают функ-
циональные изменения в кавернозных венах и, следо-
вательно, имеется возможность обратимости патоло-
гического процесса. Клинические наблюдения также
показывают, что геморроидальные узлы в этот период
могут редуцироваться на длительное время и снова
появляться под действием неблагоприятных факторов.
Выпадение геморроидальных узлов в поздних стадиях,
как правило, связано не с сосудистыми изменениями,
а с нарушением эластических свойств мышечных струк-
тур общей продольной мышцы прямой кишки и связки
Паркса, удерживающих геморроидальные узлы в аналь-
ном канале.
Таким образом, ведущим фактором в патогенезе
геморроя является дисфункция сосудов, обеспечиваю-
щих приток артериальной крови по улитковым артериям
и отток по отводящим венам, что приводит к перепол-
нению кавернозных полостей и развитию геморроя,
а также к дистрофическим изменениям в фиброзно-
мышечном каркасе геморроидальных узлов. Развитие
дистрофических процессов в общей продольной мышце
прямой кишки и связке Паркса, расположенной в меж-
сфинктерном пространстве анального канала, способст-
вует смещению геморроидальных узлов в дистальном
направлении анального канала и их выпадению.
Клиническая семиотика
Геморрой проявляется в виде двух основных син-
дромов — остром приступе и хроническом течении
заболевания. По существу это фазы одного и того же
процесса.
Причинами острого геморроя могут быть тромбоз
геморроидальных узлов, воспалительный процесс, раз-
вившийся в результате проктосигмоидита, а также пов-
реждения стенки геморроидального узла плотными
каловыми массами.
Тромбоз обычно начинается во внутренних узлах,
распространяется в дальнейшем на наружные и сопро-
вождается болями в области заднего прохода. В ряде
случаев острое воспаление вызывает отек перианаль-
ной области и некроз узлов. Нередко отек и воспали-
тельная инфильтрация создают впечатление ущемления
геморроидальных узлов. Реже встречается изолирован-
ный тромбоз наружных узлов в виде тромбированного
образования округлой формы, сохраняющегося на про-
тяжении 2—3 месяцев.
Типичный симптомокомплекс хронического течения
заболевания складывается из регулярных кровотече-
ний, связанных, как правило, с дефекацией и выпа-
дением геморроидальных узлов из заднего прохода.
Выделение крови из заднего прохода — наиболее
частая причина первичного обращения к врачу. У 80%
пациентов отмечается выделение алой крови во время
дефекации или сразу после нее. В 19% случаев бывает
выделение крови из заднего прохода между дефекаци-
ей. Постоянное выделение крови приводит к снижению
гемоглобина и развитию анемии у части пациентов.
Чаще всего выделяется алая кровь без сгустков, реже —
темная кровь со сгустками.
Аноректальное кровотечение является характер-
ным симптомом и ряда других заболеваний толстой
кишки — дивертикулеза, неспецифического язвенного
и гранулематозного колита, а главное, злокачественных
новообразований толстой кишки. Поэтому при любых
проявлениях кишечного дискомфорта и, особенно, при
выделении крови необходимо выполнять пальцевое
исследование, ректоскопию, проводить колоно- или
ирригоскопию.
Еще одно, что заставляетлюдей обращаться карачу—
постоянные тупые боли, характерные для длитель-
ного течения заболевания с частыми обострениями.
Причина их, как правило, — анальная трещина. Для
поздних стадий заболевания более свойственны дис-
комфорт и анальный зуд, особенно выраженные у
пациентов с синдромом раздраженной толстой кишки
или другими функциональными заболеваниями желу- ,
дочно-кишечного тракта. Нередко по выделению слизи
из анального канала судят о заболевании геморроем,
хотя оно может иметь место при других патологичес-
ких состояниях толстой кишки. Кровотечение и выпа-
дение узлов из анального канала все-таки оказались
наиболее характерными клиническими проявлениями
геморроя.
Осложнения
Кровотечение — один из основных симптомов гемор-
роя, но непрекращающееся кровотечение из анального
канала — уже осложнение заболевания. Длительное
540
