Савельев В.С. (ред) 80 лекций по хирургии
Подождите немного. Документ загружается.

Видеоэндоскопическая хирургия пищевода
Снаружи пищевод окружен рыхлой соединительной
тканью (адвентициальная оболочка), в которой прохо-
дят лимфатические, кровеносные сосуды и нервы.
Артериальное кровоснабжение пищевода в шейном
отделе осуществляется из нижних щитовидных артерий
и дополнительно из подключичных, глоточных арте-
рий и щитошейного ствола. Артерии верхней трети
грудного отдела пищевода являются ветвями нижних
щитовидных артерий, спускающихся из области шеи,
подключичных артерий и верхней бронхиальной арте-
рии. В среднегрудном отделе кровоснабжение осущест-
вляется ветвями бронхиальных и межреберных артерий,
а также собственными артериями пищевода, отходящими
непосредственно от аорты. Нижнегрудной отдел пищево-
да кровоснабжается собственно пищеводными артерия-
ми и ветвями межреберных артерий. К абдоминальному
отделу ответвляются сосуды от левой желудочной и
нижней диафрагмальной артерий, часть веточек которых
участвует также в кровоснабжении стенки пищевода на
протяжении 1—2 см выше диафрагмы.
Отток крови происходит по венам, соответствующим
питающим пищевод артериям: в шейном и верхнегруд-
ном отделах— по нижним щитовидным, бронхиальным
и межреберным венам, впадающим в безымянные и вер-
хнюю полую вены; в средней трети грудного отдела —
по пищеводным и межреберным венам, впадающим
в непарную и полунепарную вены и, следовательно,
в верхнюю полую вену. Из нижнегрудного и брюшного
отделов пищевода часть венозной крови левая нижняя
диафрагмальная вена отводит в систему нижней полой
вены, а основная масса венозной крови по ветвям
левой желудочной и селезеночной вен направляется в
портальную систему. Таким образом, в области пище-
вода имеются порто-кавальные анастомозы, наличие
которых обусловливает возможность кровотечения из
варикозно расширенных вен пищевода при развитии
синдрома портальной гипертензии.
Лимфатическая система пищевода образована
двумя группами лимфатических сосудов - основной
сети в подслизистом слое и сети в мышечном слое,
которая частично соединяется с подслизистой сетью.
В подслизистом слое лимфатические сосуды идут как в
направлении ближайших регионарных лимфатических
узлов, прободая при этом мышечный слой, так и про-
дольно по ходу пищевода. Продольное расположение
лимфатических сосудов объясняет метастазирование
не только в ближайшие, но и в отдаленные лимфати-
ческие узлы. Из мышечной же сети лимфоотток идет в
ближайшие регионарные лимфатические узлы.
На шее регионарными являются глубокие шейные
лимфатические узлы, расположенные вдоль внутренних
яремных вен, и околотрахеальные лимфатические узлы,
в средостении — околотрахеальные, трахеобронхиаль-
ные, бифуркационные и околопищеводные лимфати-
ческие узлы, в брюшной полости — паракардиэльные,
чревные и узлы по ходу левой желудочной артерии.
Часть лимфатических сосудов пищевода открывается
непосредственно в грудной лимфатический проток,
этим можно объяснить в некоторых случаях более
раннее появление вирховского метастаза (в левой над-
ключичной области), чем метастазов в регионарных
лимфатических узлах.
В иннервации пищевода принимают участие сим-
патическая и парасимпатическая нервные системы.
Симпатические ветви, отходящие от звездчатого узла,
аортального сплетения, глоточно-пищеводного спле-
тения и симпатического ствола, иннервируют шей-
ный, верхнегрудной и среднегрудной отделы пищевода.
Нижнегрудной отдел получает симпатические волокна
от солнечного сплетения, чревного нерва и симпатичес-
кого ствола.
Парасимпатическая иннервация осуществляется
ветвями блуждающих нервов, которые сопровождают
пищевод на всем его протяжении.
Физиология пищевода
Физиологическая роль пищевода заключается в про-
ведении пищи из глотки в желудок. Со времен Magendie
(1817) и по сегодняшний день процесс глотания делят
на 3 последовательные фазы.
Первая фаза заключается в проталкивании жидкой
или пережеванной твердой пищи изо рта в глотку (рото-
вая фаза).
Как только произвольно проглоченный комок пищи
минует основание языка и небные дужки, глотание ста-
новится неуправляемым и наступает вторая рефлектор-
ная фаза глотания (глоточная, быстрая фаза). При этом
мощное сокращение мышц глотки при закрытых голосо-
вых связках и открытом устье пищевода создает впрыс-
кивающий эффект, заканчивающийся проталкиванием
пищи в полость пищевода. Центр рефлекса глотания
лежит в продолговатом мозге и мосту мозга.
Третья (пищеводная, медленная) фаза заключается в
прохождении пищи по пищеводу через кардию в желу-
док. Функция пищевода именно в эту стадию остается
не до конца изученной. В продвижении пищи по пище-
воду основную роль играют три механизма:
1) впрыскивающий эффект глотки;
2) сила тяжести и гидростатическое давление
пищи;
3) перистальтика пищевода.
351
Торакальная хирургия
В зависимости от характера пищи тот или иной меха-
низм имеет преобладающее значение в продвижении
пищи по пищеводу.
Глоток воды быстро, за 2—3 секунды, проскальзы-
вает в желудок, значительно опережая перистальтику
пищевода. Считается, что прохождение жидкой пищи
обеспечивается в основном силой тяжести, гидростати-
ческим давлением и впрыскивающим эффектом глотки.
При прохождении по пищеводу плотного или вязкого
пищевого комка ведущая роль принадлежит перисталь-
тической волне, прохождение твердой пищи продолжа-
ется от 8 до 12 секунд. Средняя скорость перистальти-
ческой волны составляет от 2 до 4 см/с. Сократительная
активность пищевода имеет сложный характер, ритми-
ческую и тоническую фазы, быстрые или медленные
компоненты. После затухания сокращений пищевода
его мышцы вновь расслабляются.
В спокойном состоянии в пищеводе поддерживается
относительно стабильное давление около 8 мм рт. ст.
Верхний и нижний пищеводные сфинктеры отделяют
эту зону низкого давления от более высокого давления
в глотке и желудке. Тоническое напряжение циркуляр-
ных волокон сфинктеров создает в норме верхнюю и
нижнюю зоны повышенного давления покоя. Давление
в зоне верхнего пищеводного сфинктера составляет
80—120 мм рт. ст., в зоне нижнего пищеводного сфинк-
тера — минимум 15 мм рт. ст.
Глотание сопровождается сначала резким повыше-
нием давления в зоне верхнего пищеводного сфинктера
в течение десятых долей секунды, а затем в течение
1 секунды падением давления в нем ниже атмосфер-
ного. Возникающая при этом первичная перистальти-
ческая волна создает давление в разных отделах пище-
вода от 20 до 55 мм рт. ст. По мере продвижения пищи
по пищеводу давление и скорость перистальтической
волны ослабевают.
Расслабление нижнего пищеводного сфинктера в
норме происходит рефлекторно через 0,5—1 секунду
после поступления пищи из глотки в пищевод, обычно на
3—5 секунд раньше первичной перистальтической волны
и длится от 7 до 12 секунд. Протяженность нижнего
пищеводного сфинктера составляет в среднем 3—4 см.
Зона нижнего повышенного давления является мощ-
ным антирегургитационным барьером благодаря своей
односторонней проходимости. Если для прохождения
пищи из пищевода в желудок достаточно повышения
давления на 4 мм рт. ст., то для искусственного воспро-
изведения рефлюкса необходимо поднять давление на
80 мм рт. ст.
В предотвращении заброса содержимого желудка в
пищевод имеют значение несколько механизмов:
352
• непосредственно нижний пищеводный сфинктер,
создающий зону повышенного давления;
• острый угол Гиса, образованный стенкой пищево-
да и дном желудка;
• клапан Губарева, представляющий собой складку
слизистой оболочки в месте перехода многослой-
ного плоского неороговевающего эпителия пище-
вода в цилиндрический эпителий желудка;
• пищеводно-диафрагмальная связка, удержива-
ющая пищевод в одноименном отверстии диа-
фрагмы.
Вне акта глотания в пищеводе может возникнуть
вторичная перистальтическая волна, по амплитуде и
силе сокращений уступающая первичной. Вторичная
перистальтика появляется при растяжении стенок
пищевода со стороны его полости. Начало сокращений
возможно на уровне дуги аорты или в нижней трети
пищевода, если первичное сокращение не в состоянии
опорожнить пищевод.
Кроме первичной и вторичной перистальтики, име-
ющей физиологическое значение и способствующей
прохождению пищи, в пищеводе наблюдаются и локаль-
ные сокращения стенок без пропульсивного действия.
Эти неперемещающие сокращения пищевода называют
третичными. Подобные сокращения являются патологи-
ческим состоянием, одним из видов дискинезии пище-
вода. Чаще всего местные спазмы не меняют характера
перистальтики пищевода и функции кардии.
Кроме описанных сокращений, существуют переда-
точные, пассивные движения пищевода, возникающие
при громком разговоре, глубоком вдохе, передающиеся
с аорты и крупных сосудов.
Механизм регуляции перистальтических сокращений
полностью не ясен. Большое значение в обеспечении
перистальтики играет интрамуральный отдел вегетатив-
ной нервной системы, играющий роль водителя ритма.
Стимуляция блуждающих нервов вызывает снижение
тонуса пищеводных сфинктеров, хотя нейрохимическая
основа этого ответа не известна: он не опосредован
холин- или адренэргическими медиаторами.
В последнее время большое внимание уделяется
гормональной регуляции органов пищеварения, осу-
ществляемой гормонами АПУД-системы. Так, гастрин
повышает тонус нижнего пищеводного сфинктера.
Понижение давления в нижнем пищеводном сфинк-
тере вызывается холецистокинином-панкреозиминон,
вазоинтестинальным пептидом (ВИП), оксидом азота.
Регуляцию сократительной деятельности пищевода
следует представлять как интеграцию влияний мно-
жества, а не единственного биологически активного
вещества.
Видеоэндоскопическая хирургия пищевода
Оборудование
и инструментарий
При операциях на пищеводе используется стан-
дартный комплект оборудования, который включает в
себя видеокамеру, видеомонитор, видеомагнитофон,
осветитель, инсуфлятор углекислого газа, аспиратор-
ирригатор, электрохирургический блок.
Видеокамера должна обладать высокой разреша-
ющей способностью, автоматической регулировкой
чувствительности в зависимости от уровня освеще-
ния, иметь противобликовую систему и малую массу.
Современные трехчиповые видеокамеры дают разре-
шение до 800 строчек и передают изображение при
минимальном уровне освещенности до 1 Люкс.
Видеомонитор с разрешением не менее 500 строк,
с размером экрана по диагонали 50 см, регулировкой
контраста, цветности, яркости.
Видеомагнитофон необходим для записи, хранения
и просмотра выполненных операций. Можно исполь-
зовать бытовой магнитофон формата VHS с двумя или
четырьмя головками. Лучшее качество записи и изобра-
жения дает видеомагнитофон формата S-VHS.
Осветитель мощностью не менее 250 Вт с автомати-
ческой регулировкой уровня освещенности.
Инсуфлятор с автоматической регулировкой пода-
чи углекислого газа и поддержанием установленного
в полости давления. Аппарат должен иметь скорость
подачи газа не менее 9 л/мин и поддерживать давление
от 0 до 30
мм
рт. ст.
Электрохирургический блок для рассечения тканей
и обеспечения гемостаза работает в режиме монопо-
лярной и биполярной коагуляции.
Аспиратор-ирригатор с мощной системой орошения
стерильной жидкостью и эвакуации содержимого из
полости.
Для видеоэндохирургических операций на пищево-
де используются инструменты доступа, манипуляций и
сшивающие аппараты.
К инструментам доступа относятся игла Вериша,
троакары, для торакоскопических операций — торако-
порты.
Игла Вериша используется для создания пневмо-
перитонеума закрытым методом, имеет центральный,
снабженный пружиной, троакар, который втягивает
внутрь просвета иглы тупой мандрен при прохождении
плотной ткани и вновь выводит его после проникнове-
ния в брюшную полость.
При лапароскопическом подходе к пищеводу
используются троакары с клапанами диаметром 5, 10,
12 мм, имеющие краник канала газоподачи и переход-
ные вставки для введения в них инструментов меньшего
диаметра. При торакоскопических операциях использу-
ются торакопорты.
Инструменты манипуляций включают:
• анатомические зажимы с одной или двумя актив-
ными браншами, поворотным механизмом и кре-
мальерой;
• хирургические и когтистые зажимы диаметром 5 мм;
• зажим Бэбкокка и кишечный жом диаметром 10 мм;
• диссектор Maryland диаметром 5 мм с поворотным
механизмом и механизмом ретикуляции;
• лепестковые и эластичные пищеводные ретракто-
ры диаметром 5 и 10 мм;
• электрохирургические ножницы Metzenbaum с
поворотным механизмом и электрохирургический
крючок диаметром 5 мм;
• клипаппликаторы диаметром 10 мм.
К сшивающим инструментам относится иглодержа-
тель с твердосплавными накладками. В качестве шов-
ного материала используют синтетические рассасыва-
ющиеся нити № 3/0—4/0 на прямых или лыжеобразных
атравматических колющих иглах.
Значительно облегчает процесс наложения лигатур-
ных швов инструмент Endo Stitch, позволяющий авто-
матизировать наиболее сложные манипуляции путем
автоматического перехвата иглы и нити после проведе-
ния через ткани.
Трудно представить развитие эндохирургии пищево-
да без степлеров, которые позволяют быстро и качест-
венно рассекать и ушивать ткани, а также накладывать
анастомозы между органами. Степлеры разделяются на
линейные и циркулярные. Линейные эндоскопические
сшивающие аппараты (серия Endo GIA и серия ELC)
позволяют накладывать 4—б-рядный шов танталовыми
скобками протяженностью 30—60 мм и рассекать между
ними ткани режущим устройством. Диаметр рабочей
части аппарата от 12 до 18 мм. Для видеоэндохирургии
пищевода наиболее удобен аппарат серии Endo 6IA
Universal, у которого рабочая часть поворачивается по
двум осям, а длина кассеты составляет 30,45 и 60 мм.
Циркулярные видеоэндохирургические сшивающие
аппараты, наиболее часто использующиеся в хирургии
пищевода, имеют диаметр рабочей части 21, 25 мм.
При видеоэндохирургических операциях на пищево-
де используется оптическая система (лапаро- или тора-
коскоп) диаметром 10 мм с углом зрения 30° и 45°.
Анестезиологическое пособие
Проведение общего обезболивания в эндоскопи-
ческой хирургии пищевода имеет ряд особенностей.
353

Торакальной хирургия
Они обусловлены следующими обстоятельствами. При
лапароскопических операциях создание пневмоперито-
неума ведет к повышению внутрибрюшного давления и
адсорбции углекислого газа. Повышение внутрибрюш-
ного давления приводит к сдавлению нижней полой
вены с нарушением венозного кровотока в ее бассейне,
нарушению кровотока в артериях органов брюшной
полости, снижению сердечного выброса и сердечного
индекса, сдавлению сердца и легких приподнятой диа-
фрагмой с уменьшением остаточной емкости легких.
При торакоскопических операциях на пищеводе
вмешательства выполняют в условиях открытого пнев-
моторакса, чаще всего в положении больного на боку.
Необходимо применение однолегочной вентиляции, так
как выделение тканей при сохраняющейся экскурсии
легких очень опасно.
У всех больных с заболеваниями пищевода необ-
ходимо помнить о повышенном риске регургитации
желудочного содержимого во время проведения обез-
боливания.
Видеоэндохирургические
доступы к пищеводу
Широкое внедрение эндоскопической хирургии сде-
лало возможным применение этого метода в лечении
заболеваний пищевода. Наилучшие параметры опера-
ционного поля при видеоэндохирургических операци-
ях обеспечиваются при расположении троакаров под
углом 90° друг к другу.
При нервно-мышечных заболеваниях пищевода в
зависимости от типа телосложения пациента, протя-
женности нижнего пищеводного сфинктера возможно
применение левостороннего торакоскопического и
лапароскопического доступов. Из лапароскопичес-
кого доступа производят также операции при грыжах
пищеводного отверстия диафрагмы, доброкачествен-
ных новообразованиях, локализующихся в абдоми-
нальном отделе пищевода, а также при эпифренальных
дивертикулах.
Правосторонний торакоскопический доступ при-
меняют при операциях по поводу бифуркационных
и эпифренальных дивертикулов, доброкачественных
новообразований, локализующихся в грудном отделе,
диффузного спазма, при резекциях и экстирпациях
пищевода.
Лапароскопический доступ (рис. 2). Положение
больного на спине с приподнятым головным концом
на 15°. В брюшную полость вводятся 5 троакаров:
I — jo мм троакар над пупком по срединной линии для
лапароскопа 30°, II— 10 мм в левом подреберье по
среднеключичной линии для инструментов, III — 5 мм
субксифоидально для зажима, диссектора, IV— 10 мм
в правом подреберье для ретрактора печени, V — 10 мм
в левом подреберье по переднеподмышечной линии для
ретрактора желудка.
Рис. 2. Лапароскопический доступ
Левосторонний торакоскопический доступ (рис. 3).
Положение больного полубоковое (60°) на правом боку.
В левую плевральную полость вводятся 5 троакаров:
I — 10 мм троакар в VI — VII межреберье по среднепод-
мышечной линии для торакоскопа 30°; II — 5 мм троакар
в VII межреберье по переднеподмышечной линии для
зажима, диссектора, III — 10 мм в V — VI межреберье
по переднеподмышечной линии для инструментов (крю-
чок, ножницы, иглодержатель, клипатор), IV— 10 мм
в VII межреберье по заднеподмышечной линии для
ретрактора легкого, V — в VIII межреберье по передне-
подмышечной линии для ретрактора диафрагмы.
Рис. 3. Левосторонний торакоскопический доступ
Правосторонний торакоскопический доступ
(рис. 4). Положение больного лежа на левом боку с
наклоном 60° и подложенным валиком. Наркоз — инту-
бационный эндотрахеальный с раздельной интубацией
354
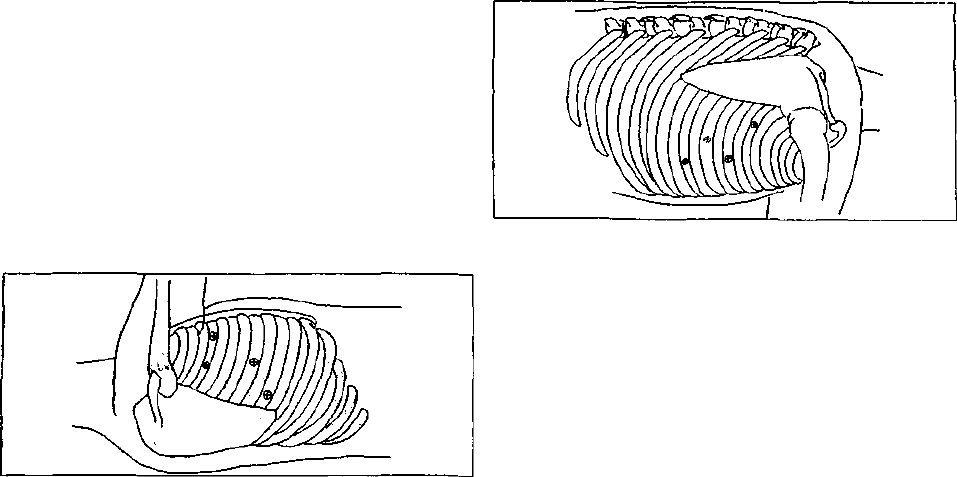
Видеоэндоскопическоя хирургия пищевода
бронхов и выключением во время торакоскопического
этапа правого легкого из вентиляции. В правую плев-
ральную полость вводят 4 троакара: I — 10 мм троакар
в V межреберье по переднеподмышечной линии для
торакоскопа 30°, II— 10 мм в III межреберье по сред-
неключичной линии для ретрактора легкого, III — 5 мм в
III — IV межреберье по среднеподмышечной линии, IV —
10 мм в VI межреберье по заднеподмышечной линии.
Иногда необходимо устанавливать пятый дополнитель-
ный троакар в VI межреберье по переднеподмышечной
линии.
Рис. 5. Правосторонний торакоскопнческий доступ
Рис. 4. Правосторонний торакоскопнческий доступ
Подобное расположение пациента имеет ряд недо-
статков: наличие подложенного валика деформирует
грудную стенку на неоперируемой стороне и оказывает
давление на легкое, спавшееся легкое требует дополни-
тельных мероприятий по его ретракции.
В настоящее время при вышеперечисленных пато-
логических процессах более предпочтительным явля-
ется следующий способ расположения больного на
операционном столе. Укладка больного под углом 60°,
открытым к передней поверхности тела пациента, валик
не используется, положение оперирующего хирурга—
лицом к передней поверхности тела пациента, положе-
ние монитора — напротив оператора, т.е. со стороны
задней поверхности тела пациента. Троакары вводят в
следующих точках: I — 10 мм троакар в IV межреберье
по переднеподмышечной линии для торакоскопа 30°,
II— 10 мм в V межреберье по среднеподмышечной
линии, III — 5 мм в III межреберье по заднеподмышеч-
ной линии, IV — 10 мм в VI межреберье по переднепод-
мышечной линии (рис. 5).
Данный способ расположения больного имеет ряд
преимуществ: отсутствие валика обеспечивает нор-
мальное расправление легкого на неоперируемой сто-
роне при его вентиляции, угол наклонения оси опера-
ционного действия близок к идеальному, значительно
увеличивается зона доступности, выключенное из вен-
тиляции легкое практически не мешает выполнению
оперативного вмешательства на пищеводе.
Нервно-мышечные заболевания
пищевода
К нервно-мышечным заболеваниям относят кардио-
спазм, ахалазию кардии, диффузный эзофагоспазм (син-
дром Барсони—Тешендорфа) и некоторые другие мотор-
ные расстройства, связанные с нарушением иннервации
пищевода. Нервно-мышечные заболевания — наиболее
часто встречающаяся после рака и рубцовых стриктур
патология пищевода. При ахалазии кардии отмеча-
ется отсутствие расслабления нижнего пищеводно-
го сфинктера во время акта глотания. Выключение
физиологического рефлекса раскрытия нижнего пище-
водного сфинктера приводит к нарушению тонуса и
моторики пищевода, что вызывает задержку пищи.
Кардиоспазм — стойкое спастическое сужение терми-
нального отдела пищевода, проявляющееся дисфагией
и в далеко зашедших стадиях сопровождающееся орга-
ническими изменениями его вышележащих отделов.
Этиология и патогенез нервно-мышечных заболева-
ний пищевода окончательно не выяснены. Существуют
теории врожденного спазма, патологических изменений
в окружающих органах, инфекционная, рефлекторная,
психогенная и др. В последнее время большое значение в
развитии этих заболеваний придается снижению содер-
жания оксида азота, что приводит к нарушениям обмена
ионов кальция и передачи нервно-мышечного импульса.
В настоящее время кардиоспазм и ахалазия кардии
рассматриваются как два различных патологических
процесса, входящих в группу нервно-мышечных забо-
леваний.
При кардиоспазме наблюдается повышенное
давление в зоне нижнего пищеводного сфинкте-
ра, градиент пищеводно-желудочного давления
может достигать 20 мм рт. ст. и более при норме
10 ± 3 мм рт. ст. Для начальных стадий кардиоспазма
характерна усиленная непропульсивная моторика пище-
вода. Морфологически находят дегенеративно-дист-
355
Торакальная хирургия
рофические изменения в преганглионарных нейронах
дорсальных ядер блуждающих нервов и в меньшей
степени — постганглионарных нейронах ауэрбахова
сплетения пищевода. Считается, что в связи с нару-
шением центральной иннервации при кардиоспазме
гладкая мускулатура нижнего пищеводного сфинктера
становится более чем обычно чувствительной к своему
физиологическому регулятору — эндогенному гастрину.
Таким образом, при данном варианте течения заболева-
ния наблюдается истинный спазм кардии.
При ахалазии кардии, напротив, поражаются
преимущественно постганглионарные нейроны,
в результате выпадает рефлекс раскрытия кардии
на глоток. Манометрически находят нормальный
или даже сниженный градиент пищеводно-желу-
дочного давления, наблюдается значительное ослаб-
ление моторики пищевода. При ахалазии нет усло-
вий для возникновения повышенной чувствительности
гладкой мускулатуры нижнего пищеводного сфинктера
к гастрину — сохраняется центральная иннервация.
Необходимо отметить, что нарушение рефлекса рас-
крытия кардии и моторики пищевода — два параллель-
ных процесса, идущих одновременно.
Согласно наиболее распространенной классифика-
ции Б.В. Петровского, различают четыре стадии карди-
оспазма: I стадия — пищевод не расширен, рефлекс рас-
крытия кардии сохранен, но моторика пищевода усилена
и дискоординирована; II стадия — рефлекс раскрытия
кардии отсутствует, отмечается расширение пищевода до
4—5 см; III стадия — значительное расширение пищево-
да до б—8 см, задержка в нем жидкости и пищи, отсутс-
твие пропульсивной моторики; IV стадия — резкое рас-
ширение, удлинение и искривление пищевода с атонией
стенок, длительной задержкой жидкости и пищи.
При ахалазии кардии и кардиоспазме наблю-
даются следующие основные симптомы: дисфагия,
регургитация, распирающие боли в груди.
Дисфагия часто носит интермиттирующий характер,
может усиливаться при волнении, нередко имеет пара-
доксальный характер: хорошо проходит твердая пища,
жидкость задерживается. Больные отмечают, что для
того, чтобы пища проходила, им приходится запивать
ее водой или прибегать к другим приемам, например
к повторным глотательным движениям. Регургитация
возникает вначале сразу после еды, а при прогресси-
ровании заболевания через более или менее значи-
тельное время после приема пищи. Регургитация может
наблюдаться во время сна (симптом «мокрой подуш-
ки»), что грозит опасностью аспирации и развитием
легочных осложнений. Боль обычно носит распираю-
щий характер, появляется во время или после ер,ы по
ходу пищевода, иррадиирует в спину, между лопатками.
Иногда сильный спазм пищевода во время приема пищи
может быть расценен как приступ стенокардии.
Основные методы диагностики нервно-мышечных
заболеваний пищевода — рентгенологическое, эндо-
скопическое и манометрическое исследования.
Рентгенологическое исследование позволяет в
большинстве случаев правильно поставить диагноз.
Характерным рентгенологическим признаком является
расширение пищевода в той или иной степени с нали-
чием узкого сегмента в терминальном его отделе (симп-
том «мышиного хвостика», «перевернутого пламени
свечи»). Стенки пищевода, в том числе и в суженной
части, сохраняют эластичность. Газовый пузырь желуд-
ка обычно отсутствует.
При эзофагоскопии в начальных стадиях заболе-
вания каких-либо характерных изменений в пищево-
де не выявляют. В далеко зашедших стадиях болезни
виден большой зияющий просвет пищевода, иногда с
жидкостью, слизью, остатками пищи. Слизистая обо-
лочка пищевода обычно воспалена, утолщена, могут
выявляться эрозии, язвы, участки лейкоплакии, изме-
нения нарастают в дистальном направлении. Эндоскоп
практически всегда проходит в желудок. Если этого не
происходит, следует думать об органическом стенозе
(пептическая стриктура, рак).
Большое значение в диагностике нервно-мышечных
заболеваний пищевода придается эзофагоманометрии,
позволяющей провести окончательную дифференциаль-
ную диагностику между ахалазией кардии и кардиоспаз-
мом. При кардиоспазме градиент пищеводно-желудочно-
го давления больше 20 мм рт. ст, при ахалазии кардии —
меньше 20 мм рт. ст., отсутствует рефлекс раскрытия
нижнего пищеводного сфинктера на глотание.
Основным методом лечения ахалазии кардии
и кардиоспазма в настоящее время является кар-
диодилатация, которая при повторных проведениях
приводит к разрыву рубцовой ткани, парезу в облас-
ти нижнего пищеводного сфинктера, уменьшая тем
самым градиент пищеводно-желудочного давления и
обеспечивая восстановление пассивного (за счет силы
тяжести) пассажа пищи. Наиболее часто выполняется
пневматическая кардиодилатация. Кардиодилататор
состоит из резинового или пластмассового зонда с
баллоном, укрепленным на конце, диаметром 25, 35 и
45 мм. Кардиодилатацию проводят под рентгеновским
или эндоскопическим контролем, начиная с дилататора
диаметром 25 мм с давлением в нем от 180 до 240 мм рт.
ст. Дилатацию обычно выполняют через день, постепен-
но увеличивая диаметр баллона и повышая давление
до 320 мм рт. ст. В среднем курс лечения состоит из
356
Видеозндоскопическоя хирургия пищевода
5—б процедур, в некоторых случаях число кардиоди-
латаций приходится увеличивать до 10—12. Об эффек-
тивности кардиодилатации судят по клиническим про-
явлениям (исчезновение дисфагии) и снижению гра-
диента лищеводно-желудочного давления. Не следует
уменьшать градиент давления ниже 7—8 мм рт. ст.,
так как это может привести к развитию рефлюкс-
эзофагита.
Форсированная пневмокардиодилатация может
осложниться надрывами слизистой оболочки пище-
вода и спровоцировать обострение эзофагита. Самым
тяжелым осложнением кардиодилатации является пер-
форация пищевода (0,5—1%). Разрыв пищевода служит
показанием к экстренной операции, при которой рана
ушивается, линия швов укрепляется стенкой желудка по
типу неполной фундопликации.
Показаниями к оперативному лечению ахалазии
кардии и кардиоспазма являются:
ш невозможность проведения кардиодилататора
через кардию;
• неуверенность в правильном диагнозе при обос-
нованном подозрении на рак кардиоэзофагеаль-
ной зоны;
• неадекватное восстановление проходимости кар-
дии после законченного курса пневматической
кардиодилатации, неэффективность трех курсов
кардиодилатации;
• сочетание с другими заболеваниями, требующими
оперативного лечения;
• функциональная непроходимость кардии на фоне
нормального тонуса нижнего пищеводного сфинк-
тера.
Предложено более 60 способов оперативного лече-
ния нервно-мышечных заболеваний пищевода, что гово-
рит о сложности данной проблемы.
В настоящее время оптимальной операцией следует
считать эзофагокардиомиотомию по Геллеру с неполной
фундопликацией. При IV стадии заболевания, особенно
у больных, уже перенесших неудачные кардиопласти-
ческие операции, осложнившиеся развитием рефлюкс-
эзофагита и пептической стриктуры, операцией выбора
является субтотальная резекция пищевода с одномо-
ментной эзофагопластикой. В последнее время широкое
распространение получили оперативные вмешательства
с использованием видеоэндохирургической техники.
Основным видом видеоэндохирургической опе-
рации является экстрамукозная эзофагокардиомио-
томия с неполной фундопликацией. Операция может
быть выполнена как из торакоскопического, так и из
лапароскопического доступов. Проведенные анатоми-
ческие исследования выявили,чтоулицдолихоморфно-
го типа телосложения, а также у лиц мезоморфного типа
телосложения при протяженности нижнего пищеводно-
го сфинктера более 6 см наилучший подход к пищеводу
обеспечивается при использовании торакоскопического
доступа. У пациентов брахиморфного и мезоморфного
типа телосложения при протяженности нижнего пище-
водного сфинктера менее б см более предпочтительным
является лапароскопический доступ.
При торакоскопическом подходе после введения
троакаров в плевральную полость и проведения осмот-
ра пересекают легочную связку, легкое отводят кпере-
ди. Боковую стенку пищевода визуализируют между
перикардом и нисходящей частью грудной аорты, рас-
секают медиастинальную плевру, мобилизацию пище-
вода производят только по переднелатеральной его
стенке, т.е. непосредственно над линией планируемого
рассечения его мышечной оболочки. Производят эзо-
фагомиотомию на протяжении б см. При выполнении
миотомии особое внимание необходимо уделять пол-
ноте пересечения циркулярных мышечных волокон,
чему способствует увеличение объекта оперативного
вмешательства, а также интраоперационное примене-
ние эзофагогастроскопии. Выполняют сагиттальную
диафрагмотомию, диафрагмальную вену клипируют
и пересекают. Миотомический разрез продолжают на
кардиальный отдел желудка на протяжении 1,5—2 см
(рис. 6). Наибольшие трудности возникают в области
пищеводно-желудочного перехода, т.к. в этом отделе
отмечаются выраженные рубцовые изменения мышеч-
ного слоя, именно на этом уровне чаще всего проис-
ходит повреждение слизистой оболочки. Рассечение
мышечных волокон кардиального отдела часто сопро-
вождается кровотечением из мелких сосудов стенки
желудка, для остановки которого обычно достаточно
применения биполярной электрокоагуляции или кли-
пирования сосудов. Дно желудка выводят в плевраль-
ную полость и фиксируют к краям мышечного дефекта
пищевода отдельными интракорпоральными узловыми
швами (фиксация клипсами ненадежна). Отдельными
узловыми швами диафрагму фиксируют к желуд-
ку. Плевральную полость дренируют через разрез в
VII межреберье по заднеподмышечной линии.
В последнее время лапароскопический подход счита-
ется более предпочтительным в хирургическом лечении
ахалазии кардии и кардиоспазма. Лапароскопический
доступ менее травматичен, не требует однолегочной
вентиляции и мероприятий, связанных с ретракци-
ей легкого. Абдоминальный отдел пищевода обычно
доступен для манипуляций, а выделение нижнегруд-
ного отдела возможно из лапароскопического доступа
даже без использования диафрагмотомии.
357

Торакальная хирургия
коротких сосудов желудка и производится путем под-
шивания стенки дна желудка к краям разреза мышечной
оболочки отдельными узловыми швами с предваритель-
но введенным в просвет пищевода зондом. Брюшную
полость дренируют.
Рис. 6. Торакоскопическая эзофагокардномиотомня
Операцию начинают с ревизии органов брюшной
полости. Тракция желудка в каудальном направлении
должна выполняться мягким зажимом для исключения
повреждения серозной оболочки и быть дозированной.
При этом пищевод становится более доступным для
манипуляций. Левую долю печени отводят трехлепес-
тковым ретрактором. Не следует пересекать левую
треугольную связку, так как излишне мобильная левая
доля печени может затруднять выполнение оператив-
ного вмешательства. Рассекают брюшину, покрываю-
щую абдоминальный отдел пищевода и кардиальный
отдел желудка. Диафрагму отслаивают острым и тупым
путем, при этом хорошо визуализируются клетчаточные
пространства средостения. С помощью электрохирур-
гического крючка последовательно рассекают вначале
продольные, а затем циркулярные мышечные волокна
на протяжении 6—7 см по пищеводу и 1,5—2 см по
желудку {рис. 7). Этот этап операции очень ответствен-
ный, все манипуляции необходимо проводить при хоро-
шей визуализации тканей, чтобы исключить поврежде-
ние плевральных листков и перикарда. Повреждение
слизистой оболочки пищевода чаще всего встречается
в месте наибольших рубцовых изменений, но обычно
не требует конверсии. Дефект слизистой оболочки
ушивают отдельными узловыми швами на прямой или
лыжеобразной атравматической игле. После эзофаго-
кардио-миотомии должно быть выполнено закрытие
дефекта мышечной оболочки. Для этой цели наиболее
часто применяют переднюю фундопликацию по Дору.
По данным большинства исследователей, при хирур-
гическом лечении ахалазии кардии и кардиоспазма
фундопликация по Ниссену в различных модификациях
не имеет никаких преимуществ перед передней, но
технически значительно сложнее. Фундопликация по
Дору не требует пересечения связочного аппарата и
Рис. 7. Лапароскопическая эзофагокардиомиотомия
В IV стадии заболевания, особенно при рецидивах
после оперативных вмешательств, операцией выбора
является экстирпация пищевода, которая может быть
выполнена из торакоскопического доступа.
Диффузный спазм пищевода, или синдром
Барсони—Тешендорфа — заболевание, обусловлен-
ное спастическими сокращениями стенки пищевода
при сохранении нормальной, как правило, сократитель-
ной способности нижнего пищеводного сфинктера.
Выделяют первичный и вторичный эзофагоспазм. Под
вторичным понимают эзофагоспазм, развившийся на
фоне других заболеваний пищевода.
Ведущими симптомами диффузного спазма пищево-
да являются дисфагия и боль в грудной клетке. Реже
встречаются регургитация, похудание, общая слабость.
Рентгенологически при диффузном эзофагоспазме
выявляют «четкообразный», а в других случаях —
«штопорообразный» пищевод, задержки в пищеводе
контрастного вещества и сужения дистальном отдела
пищевода не отмечается. Эндоскопическое исследо-
вание не выявляет характерных признаков заболе-
вания. При эзофагоманометрии по всему длиннику
пищевода наблюдаются сегментарные непропульсив-
ные сократительные волны, возникающие одновре-
менно на разных уровнях вне зависимости от глотка,
цифры градиента пищеводно-желудочного давления
нормальные.
Лечение первичного эзофагоспазма консерватив-
ное, кардиодилатация не дает выраженного эффекта.
358
Видеоэндоскопическав хирургия пищевода
Комплексная консервативная терапия включает в себя
назначение антагонистов кальция (нифедепин, корин-
фар), нитратов, седативных препаратов, витаминоте-
рапии, спазмолитических препаратов (но-шпа, плати-
филлин, папаверин), физиопроцедур (электрофорез с
новокаином, сульфатом магния, хлоридом калия).
При неэффективности консервативного лечения
выполняют операцию — эзофагомиотомию на про-
тяжении от уровня дуги аорты до нижнего пищевод-
ного сфинктера (операция Биокка). К оперативному
лечению диффузного спазма пищевода прибегают
достаточно редко.
Операцию производят из правостороннего торако-
скопического доступа в положении больного на левом
боку.
После создания пневмоторакса и введения инстру-
ментов пересекают легочную связку, отводят правое лег-
кое, визуализируют грудной отдел пищевода. Рассекают
медиастинальную плевру от диафрагмы до непарной
вены, затем производят эзофагомиотомию от нижнего
пищеводного сфинктера до v. azygos с обязательным
полным пересечением как продольных, так и цирку-
лярных мышц под контролем эзофагоскопа (рис. 8).
Образовавшийся дефект мышечного слоя пищевода не
укрывают. Плевральную полость дренируют.
ь
'• ^С-гС^
& Ть --.
г
<1
- л
^^^Ш
/-^^^^Ш
•••
"~~---.-
?
'
ftp-' AJ^^^P^
' '"•
''' itu
г
АятГ) ^'^
if l / \1н V *'' s~
It is \\\\ .-' s
Кг Ш ^ ^
4
^
— _1'~'--."•-
\ц i\i/'^'''
t
x.
—-
\™/ s' .-
(
*~~ ^TS--- I
\
V>
\
\
.—-=•—..,__
К''
•-'
A'\
Hi '•'/
s '
f
,-
/ / /
"^ '-*••—.
s*
/ l ( !..
- V \ /
•$
/
1
^-— —-
- V \ /
•$
/
1
s^/
^P^^
1
Рис. 8. Эзофагомиотомия
Дивертикулы пищевода
Дивертикулы представляют собой стойкое меш-
ковидное выпячивание стенки пищевода в полость
средостения. Согласно сводной статистике ряда авто-
ров, мешковидное выпячивание пищеводной стенки по
результатам массового рентгенологического обследо-
вания населения встречается в 1,5—2% случаев. При
изучении распространенности данного заболевания в
зависимости от возраста установлено, что 60% боль-
ных с эзофагеальными дивертикулами старше 50 лет.
Мужчины и женщины страдают примерно в равной
степени. В 5,8—25% случаев дивертикулы пищевода
ассоциируются с другими заболеваниями желудочно-
кишечного тракта— грыжей пищеводного отверстия
диафрагмы, ахалазией кардии, язвенной болезнью
желудка и двенадцатиперстной кишки, хроническим
холециститом, хроническим панкреатитом, дивертику-
лезом иной локализации и т.д.
Классификация
1.
По происхождению:
• врожденные;
а приобретенные.
2.
По механизму развития:
• пульсионные;
• тракционные.
3.
По локализации:
• фаринго-эзофагеальные (глоточно-пищевод-
ные);
• бифуркационные;
• эпифренальные (наддиафрагмальные).
В подавляющем большинстве случаев эзофагеаль-
ные дивертикулы носят приобретенный характер, врож-
денными они бывают чрезвычайно редко.
Пульсионные дивертикулы возникают посред-
ством выбухания эзофагеальной стенки, обусловлен-
ного повышением внутрипищеводного давления по тем
или иным причинам (гипермоторная дискинезия орга-
на). Тракционный механизм возникновения насто-
ящего заболевания предполагает наличие сращений
в основном воспалительного характера между пище-
водом и окружающими органами (в первую очередь
лимфатическими узлами корня легкого или бифуркации
трахеи). Перистальтика пищевода в условии фиксации
его к лимфатическим узлам вызывает локальное выпя-
чивание стенки пищевода.
Развитие глоточно-пищеводных дивертикулов, по
мнению большинства специалистов, связано с дискоор-
динацией между глотательным сокращением поперечно-
полосатой мускулатурой глотки и синхронным расслабле-
нием глоточно-пищеводного сфинктера. Повышающееся
в результате этого давление действует на область тре-
угольника Ланье-Хаккермана, что ведет к образованию
выпячивания.
t
359
Торакальная хирургия
Происхождение эпифренальных дивертикулов
также связано с повышением внутрипищеводного дав-
ления и дегенеративно-воспалительными изменениями
мышечной оболочки пищевода. У больных наддиафраг-
мальными дивертикулами часто наблюдаются разнооб-
разные нарушения двигательной функции пищевода.
Эпифренальные дивертикулы могут сочетаться с аха-
лазией кардии, грыжей пищеводного отверстия диа-
фрагмы.
Возникновение бифуркационных дивертикулов
связывают с развитием спаек между пищеводом и вос-
палительно измененными органами средостения, чаще
всего — лимфатическими узлами корня легкого.
Касаясь вопроса о строении дивертикулов пищево-
да, необходимо отметить, что истинными называются
такие дивертикулы, стенка которых состоит из всех
слоев нормального пищевода. Так называемые лож-
ные дивертикулы не содержат мышечного слоя.
В 90% случаев дивертикулы являются одиночными
выпячиваниями стенки пищевода, в 10%— имеют мно-
жественную локализацию.
Абдоминальные (поддиафрагмальные) дивертикулы
практически не встречаются и описываются в литерату-
ре как казуистика — одно наблюдение на 700 случаев
дивертикулов пищевода.
Фаринго-эзофагеальные дивертикулы в течение
длительного времени могут ничем себя не проявлять.
По мере увеличения размеров дивертикулов попадание
в него пищи ведет к сдавлению пищевода и появле-
нию характерных симптомов — дисфагии, срыгиванию,
дурному запаху изо рта. При больших дивертикулах в
области левой половины шеи может появляться элас-
тическое выпячивание, при надавливании на которое
определяется характерное урчание. В редких случаях
наблюдаются симптомы сдавления соседних структур,
такие как одышка, сердцебиение, набухание шейных
вен, осиплость голоса, синдром Горнера. Срыгивание и
заброс содержимого глоточно-пищеводного диверти-
кула в трахеобронхиальное дерево может приводить к
развитию аспирационных пневмоний, зачастую абсце-
дирующих.
Бифуркационные и эпифренальные дивертикулы
небольших размеров протекают обычно бессимптомно
и выявляются случайно при выполнении эзофагоскопии
или рентгенологического исследования. При увели-
чении размеров дивертикулов и затруднении их опо-
рожнения появляются загрудинная боль, боль в спине,
гиперсаливация, отрыжка. Дисфагия отмечается редко
и связана со спазмом пищевода.
К осложнениям дивертикулов пищевода относят
дивертикулит, который может привести к изъязвлению
и перфорации дивертикула с развитием медиастинита
или пищеводно-респираторных свищей. Дивертикулит
может приводить и к кровотечению. В редких случаях
перфорация дивертикула может произойти в верхнюю
полую вену, легочную артерию, аорту, вызвав смер-
тельное кровотечение. Описаны случаи малигнизации
дивертикулов.
Ведущая роль в диагностике дивертикулов пище-
вода принадлежит полипозиционному рентгенокон-
трастному исследованию, позволяющему выявить
локализацию, форму, размеры дивертикула, сопутс-
твующие заболевания. При задержке бариевой взвеси
в полости дивертикула более 2 минут можно предпо-
ложить развитие дивертикулита. Эзофагоскопическое
исследование способствует уточнению диагноза, поз-
воляет выявить различные осложнения.
Консервативное лечение дивертикулов показано
при их небольших размерах без явлений дивертикулита,
а также при наличии противопоказаний к операции и
направлено на уменьшение или ликвидацию явлений
дивертикулита.
Хирургическое вмешательство выполняют у боль-
ных при наличии выраженной клинической картины.
Оперативному лечению подвергаются больные с
большими дивертикулами пищевода, а также при
длительной задержке бариевой взвеси или при
наличии осложнений.
Операцией выбора у больных с дивертикулом до
3 см является инвагинация, а при наличии осложнений
и размерах дивертикула более 3 см показана диверти-
кулэктомия.
Видеоэндохирургические операции при бифуркаци-
онных дивертикулах осуществляют торакоскопически,
а при эпифренальных дивертикулах возможен лапаро-
скопический подход.
Торакоскопическую дивертикулэктомию производят
из правостороннего доступа. После создания пневмо-
торакса и введения инструментов пересекают легочную
связку, легкое отводят кпереди, медиастинальная плев-
ра рассекается только над дивертикулом, обнаружение
которого значительно облегчается при одновременном
использовании эзофагоскопии. Дивертикул выделяютиз
окружающих тканей, визуализируют его шейку, на уров-
не которой производят резекцию дивертикула с помо-
щью эндоскопического линейного степлера {рис. 9)
длиной 60 мм. Наиболее удобно пользоваться сшиваю-
щим аппаратом с системой ротикуляции. При удалении
дивертикула необходимо избегать избыточной тракции,
чтобы не сузить просвет пищевода. Резецированный
дивертикул извлекают из плевральной полости. Для
контроля герметичности швов пищевода в плевральную
360
